> 健康・美容チェック > 腎臓 > 腎臓の病気 > 慢性腎臓病 > 酸化ストレスが腎臓病を進行させる原因になる|急性腎障害の早い段階で、酸化ストレスの抵抗性を高める薬を飲むことにより、慢性腎臓病の進行を抑制できる|東北大学
【目次】
■急性腎障害の早い段階で、酸化ストレスの抵抗性を高める薬を飲むことにより、慢性腎臓病の進行を抑制できる
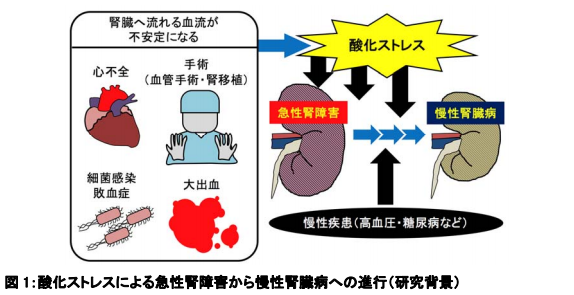 酸化ストレスによる急性腎障害から慢性腎臓病への進行
酸化ストレスによる急性腎障害から慢性腎臓病への進行
参考画像:腎臓病が進行するしくみを解明〜慢性腎臓病の進行を防ぐ治療薬の開発に期待〜|東北大学ニュースリリースPDF|スクリーンショット
腎臓病が進行するしくみを解明〜慢性腎臓病の進行を防ぐ治療薬の開発に期待〜
(2016/10/21、東北大学ニュースリリースPDF)
マウスに手術を施し、急性腎障害を起こすと、2週間で慢性腎臓病のような病態を生じます。
本研究グループでは、酸化ストレスを消去する能力の高い遺伝子改変マウスを作出しており、この遺伝子改変マウスでは、同様の手術を施しても、慢性腎臓病の病態が軽度であることを発見しました。
次に、急性腎障害を生じたマウスに酸化ストレスへの抵抗性を高める薬剤を飲ませました。
その結果、急性腎障害を起こした後、1日目から5日目の間に薬を飲ませることで、2週間後の慢性腎臓病への進行が抑えられることがわかりました。
一方、急性腎障害を起こしてから、7日目以降に薬を飲ませても、慢性腎臓病の病態は改善されませんでした
東北大学の祢津昌広 助教(東北メディカル・メガバンク機構地域医療支援部門)、相馬友和 研究員(大学院医学系研究科医化学分野・現 米国ノースウエスタン大学)、鈴木教郎 准教授(大学院医学系研究科酸素医学分野)、山本雅之 教授(同医化学分野・東北メディカル・メガバンク機構長)らのグループによれば、酸化ストレスが腎臓病を進行させる原因となることがわかったそうです。
また、急性腎障害となった場合には、早い段階で、酸化ストレスの抵抗性を高める薬を飲むことにより、慢性腎臓病の進行を抑制できると考えられるそうです。
■酸化ストレスによる急性腎障害から慢性腎臓病への進行
急性心不全や敗血症、大出血などにより、腎臓へ流れる血流が不安定になると、急激に大量の酸化ストレスが生み出され、腎臓を損傷します(急性腎障害)。急性腎障害は、高血圧や糖尿病などの生活習慣病を含む様々な慢性疾患を伴う場合、徐々に進行し、慢性腎臓病に至ります。
急性心不全や手術(血管手術・腎移植)、細菌感染・敗血症、大出血により腎臓へ流れる血流が不安定になると、酸化ストレスが生まれ、急性腎障害を起こします。
急性腎障害は、高血圧や糖尿病などの慢性疾患を伴う場合に、徐々に進行し、慢性腎臓病になります。
■酸化ストレスとは?
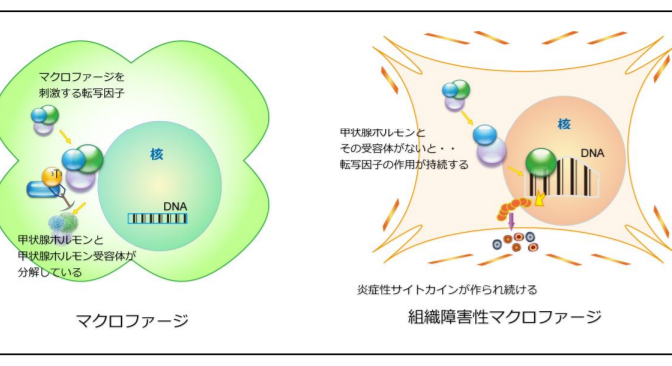
※酸化ストレス:活性酸素種などの細胞に傷をつける分子が細胞内に溜まった状態。本研究グループでは、Nrf2 というタンパク質が酸化ストレスを除去する重要な役割を担っていることを世界に先駆けて発見し、研究を進めている。
酸化ストレスとは、活性酸素など細胞を傷つける分子が細胞内にたまった状態で、今回の研究で酸化ストレスの抵抗性を高める薬として考えられているのは、酸化ストレスを除去する重要な役割を担っているタンパク質「Nrf2」で、「Nrf2」を活性化させることにより酸化ストレスを減少して慢性腎臓病の進行を抑えることが期待されます。
【補足】成人の8人に1人の新国民病「慢性腎臓病」
慢性腎臓病とは、慢性的にかかる腎臓病の総称のことで、糖尿病の合併症の一つである糖尿病性腎症や慢性糸球体腎炎(IgA腎症)、腎硬化症、膜性腎症など様々な病気が含まれています。
慢性腎臓病(chronic kidney disease;CKD)とは、簡単に言うと、腎臓の機能が60%未満に低下することを言います。
腎臓の機能が低下し、血液中の水分や老廃物のろ過機能が低下してしまい、症状が悪化すると、人工透析が必要となります。
慢性腎臓病は、自覚症状がほとんどなく、気付いた時には重症化してしまい、「サイレントキラー」とも呼ばれています。
慢性腎臓病の患者数は推定1330万人で、日本人の成人の実に8人に1人が患っていることから新国民病の一つともなっています。
慢性腎臓病を発症すると人工透析が必要になってしまうケースもあり、重症化する前に発見することが重要です。
→ 慢性腎臓病 について詳しくはこちら
【補足】高血圧が慢性腎臓病の引き金になる
高血圧になると、腎臓の血管でも動脈硬化が起こり、腎臓にある糸球体(血液をろ過する腎臓の血管)が動脈硬化を起こすことで、濾過する能力が低下し、その結果、腎機能の低下が起こると考えられます。
→ 高血圧の症状・食事・数値・予防・原因 について詳しくはこちら
→ 血圧を下げる方法(食べ物・サプリメント・運動) について詳しくはこちら
【補足】慢性腎臓病の早期発見のサイン
●夜にトイレに行きたくなり頻繁に目が覚める(頻尿)
一般的な人の尿の回数は、昼5回、夜が0から1回なのだそうです。
しかし、腎臓からSOSが出ている場合、昼夜逆転現象が起きてしまうそうです。
昼間は、腎臓の処理能力が追い付かないため、尿の量が減り、夜(睡眠)になると、腎臓の処理能力が回復し、尿の量が増えてしまうということが起きてしまうそうです。
●朝のむくみ
通常は睡眠中に尿に処理されるため、むくみというのはあまり起きません。
前の晩に水分を過剰に飲んでいないにも関わらず、朝起きたらむくみがある、あるいは毎朝むくんでいるという人は、腎機能が低下している可能性があるそうです。
●尿が濁っている(例:血が混じってコーラのような赤茶色)
●尿が泡立つ(または泡立ちがなかなか消えない)
腎臓のフィルター機能かうまく機能していないため、泡立つ性質を持つたんぱく質が出ている可能性があります。
●汗があまり出ない季節なのに、尿の量が少ない
その他にも意外な病気がきっかけとなることもあるそうです。
●感染症を繰り返している
1年に5回は熱が出てしまったり、扁桃腺がよく腫れるという人は炎症によるダメージがたまることで慢性腎臓病になることがあるそうです。
感染症にかかる、つまり体内にウイルスや細菌が侵入すると、体内ではそれらを倒すために抗体を作って攻撃をします。
しかし、長期にわたって病気が治ったりかかったりを繰り返すことで、抗体が違った形で影響し、腎臓への負担となって、慢性腎臓病になることがあるそうです。
歯周病、鼻腔炎、扁桃腺炎、膀胱炎などを繰り返している人は注意が必要なようです。
【関連記事】
続きを読む 急性腎障害の早い段階で、酸化ストレスの抵抗性を高める薬を飲むことにより、慢性腎臓病の進行を抑制できる|東北大学 →