【目次】
■介護予防と保健事業の一体的実施について
健康寿命を延ばすにはどうしたらいいの?|2030年代には健康寿命を5歳延伸|新産業構造ビジョンで紹介した新産業構造ビジョン(2017/5/30、経済産業省)によれば、健康寿命の延伸(健康寿命を5歳延伸、平均寿命と健康寿命の差を短縮)を目標の柱の一つとして掲げられています。
そこで、健康寿命延伸に向けた取り組みとして、「次世代の健やかな生活習慣形成等(健やか親子施策)」「疾病予防・重症化予防(がん対策・生活習慣病対策等)」「介護・フレイル予防(介護予防と保健事業の一体的実施)」を重点取組分野として設定し、1)健康無関心層も含めた予防・健康づくりの推進、2)地域間の格差の解消という2つのアプローチで格差の解消を目指しています。
※平均寿命・健康寿命の都道府県格差が拡大|医療費、医師数・看護師数・保健師数、生活習慣と明確な関係はなし|#健康格差で紹介した東京大学やワシントン大学などの研究チームの研究によれば、日本の平均寿命・健康寿命の都道府県格差が25年間で拡大しているという研究結果を発表しています。
今回は、その中のうちの一つ「介護・フレイル予防(介護予防と保健事業の一体的実施)」について取り上げていきたいと思います。
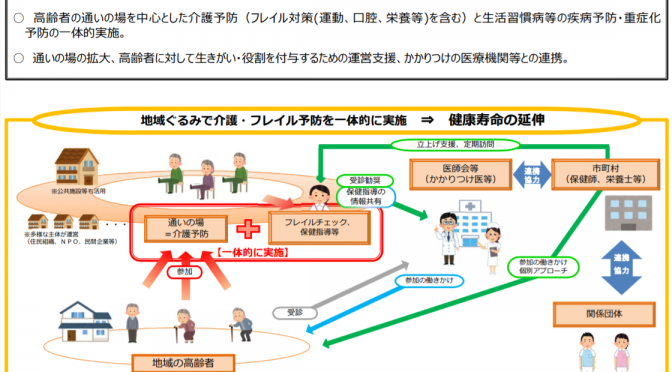
参考画像:高齢者の保健事業と介護予防の一体的実施について(2018/9/6、厚生労働省保険局・老健局)|スクリーンショット
(2018/9/6、厚生労働省保険局・老健局)
人生100年時代を見据えて健康寿命の延伸を図るため、地域における高齢者の通いの場を中心とした、介護予防・フレイル対策(運動、口腔、栄養等)や生活習慣病などの疾病予防・重症化予防を一体的に実施する仕組みを検討する。
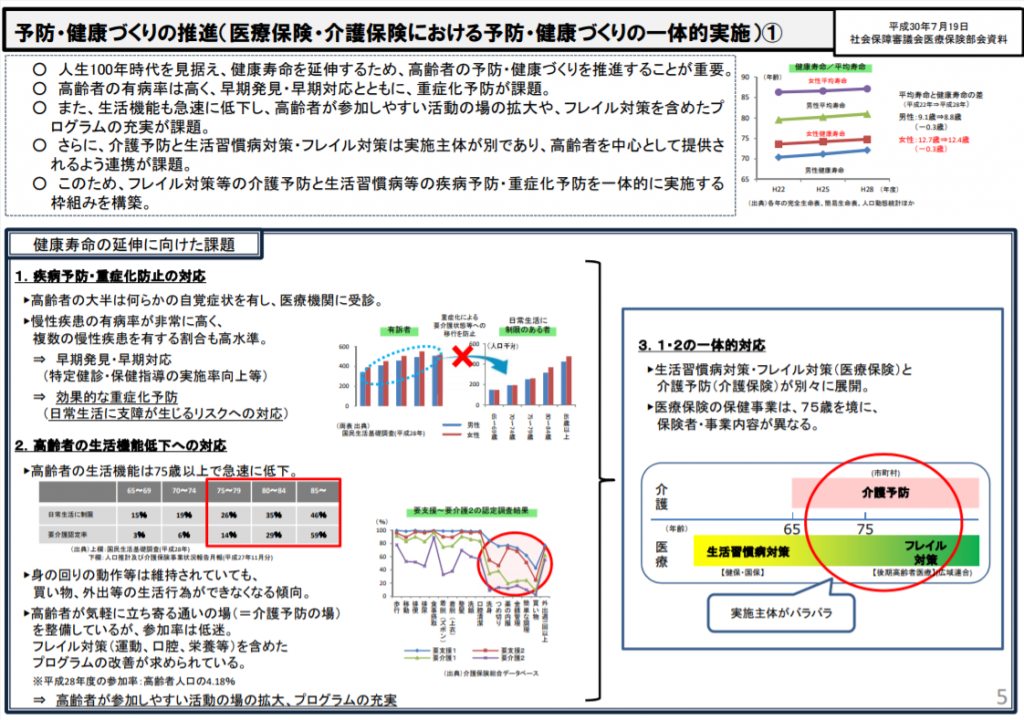
健康寿命を延ばすための課題としては、1)疾病予防・重症化防止の対応、2)高齢者の生活機能低下への対応、について取り組む必要があります。
疾病予防・重症化防止の対応としては、高齢者の多くは何らかの自覚症状を持っていて医療機関を受診し、また複数の慢性疾患の有病率も高いことから、いかにして早期発見をして対応していくか、重症化予防をしていくかが重要です。
【関連記事】
参考画像:高齢者の保健事業と介護予防の一体的実施について(2018/9/6、厚生労働省保険局・老健局)|スクリーンショット
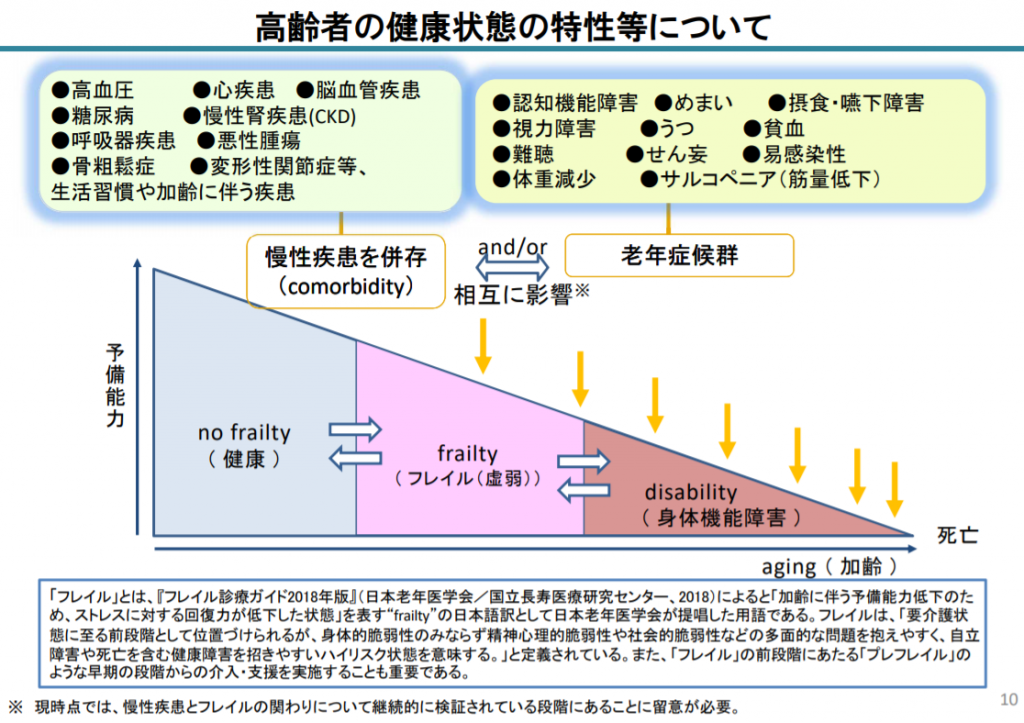
高齢者の生活機能低下への対応としては、高齢者は健康な状態から急に要介護状態になるわけではなく、食欲の低下や活動量の低下(社会交流の減少)、筋力低下、認知機能低下、多くの病気をかかえるといった加齢に伴う変化があり、低栄養、転倒、サルコペニア、尿失禁、軽度認知障害(MCI)といった危険な加齢の兆候(老年症候群)が現れ、要介護状態になると考えられます。
そこで、加齢とともに、心身の活力(例えば筋力や認知機能等)が低下し、生活機能障害、要介護状態、そして死亡などの危険性が高くなった状態である「フレイル」の段階で、適切な介入・支援を行なうことができれば、要介護状態に至らず、生活機能の維持・向上が期待できると考えられます。
【フレイル 関連記事】
- 「フレイル(高齢者の虚弱)」の段階で対策を行ない、要介護状態の高齢者を減らそう!|厚生労働省
- 要介護(要支援)認定者数は2015年には約608万人|要介護者にならない段階(フレイル)で食い止める対策が重要
- オーラルフレイルを知って健康寿命を延ばそう|自分の歯が多く保たれている人は、健康寿命が長く、要介護期間が短い|東北大学
しかし、この2つの取り組みには、生活習慣病対策・フレイル対策(医療保険)と介護予防(介護保険)が別々に展開していること、医療保険の保健事業は、75歳を境に、保険者・事業内容が異なるという課題があります。
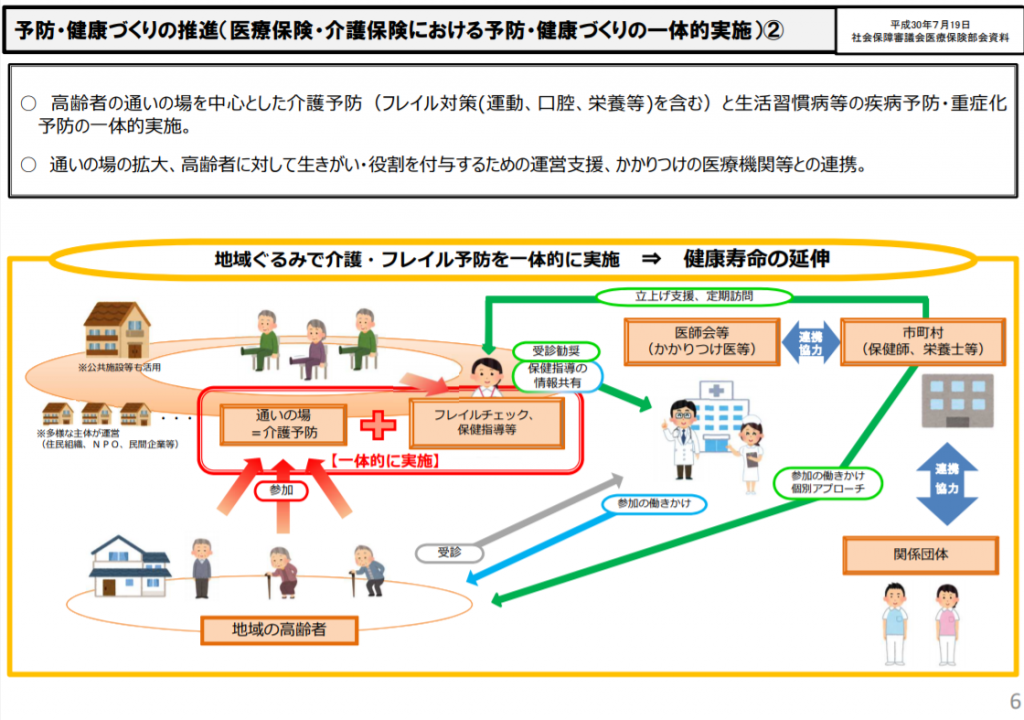
そこで、今回のポイントとなるのが、「生活習慣病対策・フレイル対策と介護予防の一体的対応をどうすればよいか?」です。
参考画像:高齢者の保健事業と介護予防の一体的実施について(2018/9/6、厚生労働省保険局・老健局)|スクリーンショット
現在考えられているのが、地域における高齢者の通いの場を中心として、高齢者に対して生きがい・役割を付与するための運営支援、かかりつけの医療機関等との連携をし、介護予防・フレイル対策(運動、口腔、栄養等)や生活習慣病などの疾病予防・重症化予防を一体的に実施する仕組みです。
これを実現するためには、1)高齢者が気軽に立ち寄る通いの場の参加率を増やすこと、2)予防に取り組む医療機関へのインセンティブが課題になるのではないでしょうか?
●高齢者が気軽に立ち寄る通いの場の参加率を増やすこと
厚生労働省によれば、平成26年の介護保険法改正以降、介護予防に取り組む通いの場の拡大を推進してきており、平成28年度76,492箇所の通いの場が整備されていますが、その参加率はといえば、高齢者人口の4.2%(平成28年度)となっており、ひきこもりがちな高齢者や健康無関心層への働きかけをいかにしていくかを考えていく必要があります。
●予防に取り組む医療機関へのインセンティブ
現在も健康寿命を延ばしたり、フレイル対策に対する取り組みが行なわれています。
【関連記事】
- 「#口腔力」を鍛えよう!高齢者の介護から口から食べる楽しみを理解し嚥下障害対策を行おう!|#健康寿命
- 高齢者でも食べやすいカステラ「なめらかすてら」の開発|高齢者の低栄養の問題と嚥下障害の問題を解決する|ゆめカステラプロジェクト
- リハビリや高齢者のフレイル対策に!体重の負担を減らして有酸素運動を行なう反重力(空気圧・水中)トレッドミル(ルームランナー・ランニングマシン)
- 【名医のTHE太鼓判】サルコペニアとは|サルコペニアの定義・予防・対策|7月23日
- 要介護者の4割が低栄養傾向|家族の7割は「低栄養」の意味知らない
この動きをさらに推進していくためには「予防に取り組む医療機関へのインセンティブ」が必要だと考えています。
予防医学・予防医療を早く進めるためには、医師・医療機関に対するインセンティブの仕組みを変える必要がある!でも紹介しましたが、予防医療を進めていくためには重大な課題があります。
それは、病気の予防には医療費が支払われないことです。
郵便番号のほうが遺伝子よりも健康に影響する?|「病気の上流を診る医療」|TEDで紹介したTED Talkで話すリシ・マンチャンダは、医師の仕事は患者の症状を治療するだけでなく、病気の根本原因を突き止めることであり、現在の医療システムの考え方を変えて、医師たちに「上流で起こる」要因、例えば栄養価に乏しい食事、過酷な仕事、新鮮な空気の不足などといった私達が生活をして、働き、食事や睡眠を取り、学び、遊ぶ、私達の生活の大半を過ごす場所を改善することによって、病気を未然に防ぐことを呼びかけています。
リシ・マンチャンダ at TEDSalon NY2014 病気の上流を診る医療(August 2014、TED)
多くの医師や医療機関も生活習慣・環境を見直して病気を予防することの重要性は十分承知のはずです。
しかし、病気の治療に比べて病気の予防に対する医師たちのインセンティブ(報酬)が足りないという問題があり、取り組むのが難しいのです。
介護報酬での改善インセンティブで賛否分かれる|「要介護度の改善=自立支援の成果」には6割が否定的|『自立支援への改善インセンティブの導入』に対するケアマネジャーの意識調査結果によれば、介護に携わる人の気持ちを考えると、自立支援を目指すという方向性はよかったとしても、評価基準があいまいであることなど、介護事業者の実態と自立支援の評価制度・基準にギャップがあることにより、要介護度の改善を自立支援の成果ととらえることについては約6割が否定的という結果となりました。
どんなに病気の予防に取り組みことが大事だと思っても、医療従事者(医師や看護師など)を養い、医療機関も生活し、経営を行なっていかなくてはなりませんので、現状では予防ではなく治療を選択せざるを得ないのです。
つまり、「病気の上流を診る医療」を実現するためには、病気の予防につながる医療を行った医師や病院・医療機関にこれまでの医療費の代わりになるインセンティブ(例えば「予防医療費」)が得られる仕組みを作り上げる必要があります。
■まとめ
国民皆保険による医療、医師の半数「持続不能」|「#健康格差」を広げないために私たちができることで紹介した日本経済新聞社などが実施したアンケート調査によれば、医師の半数が国民皆保険による医療が「持続不能」と答えているそうです。
参考画像:不安な個人、立ちすくむ国家~モデル無き時代をどう前向きに生き抜くか~|経済産業省PDF
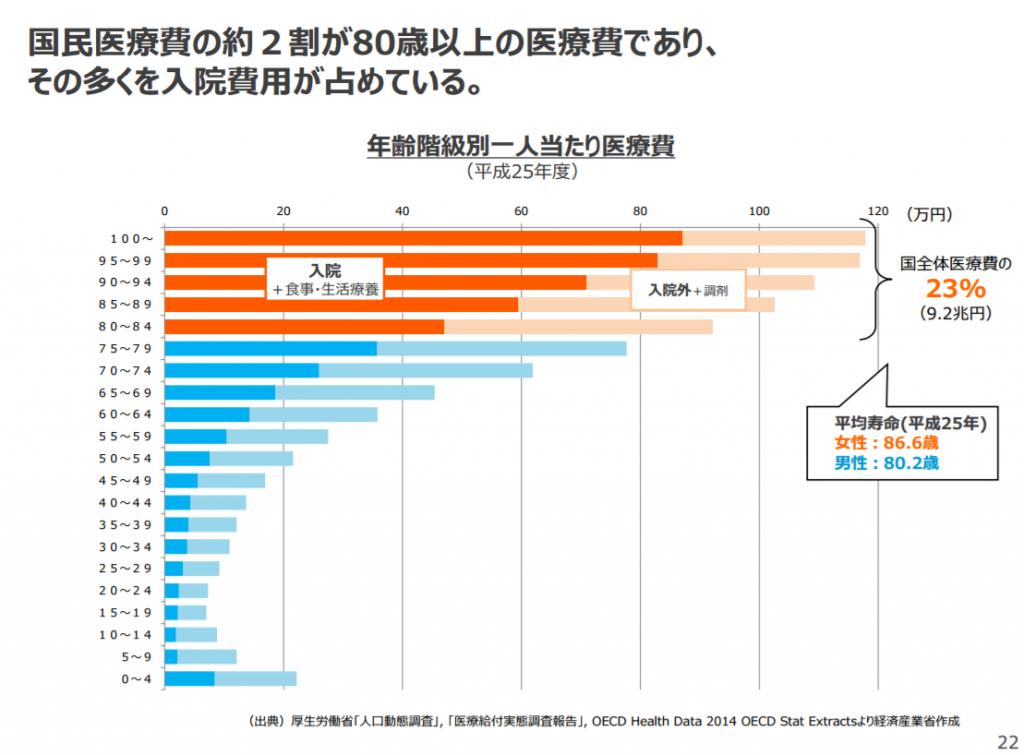
健康保険組合の4分の1超が2025年度に解散危機を迎える試算ー健保連|改善するために必要な2つのプランで紹介した厚生労働省「人口動態調査」, 「医療給付実態調査報告」, OECD Health Data 2014 OECD Stat Extractsによれば、国全体医療費の23%(9.2兆円)が80歳以上の医療費であり、その多くを入院費用が占めているそうです。
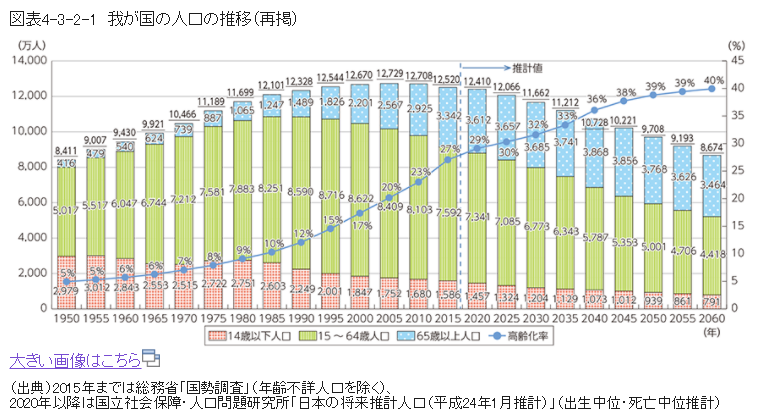
参考画像:少子高齢化の進行と人口減少社会の到来|平成28年版情報通信白書|総務省スクリーンショット
つまり、高齢化は今後も進んでいき、医療費の増大が見込まれることから、財政が悪化していく傾向は変わりないでしょう。
そのためにも、いかに高齢者の方々が要介護にならないようにフレイルの段階で食い止めるのか、介護度が深刻にならないように重症化予防をしていくかが重要になります。
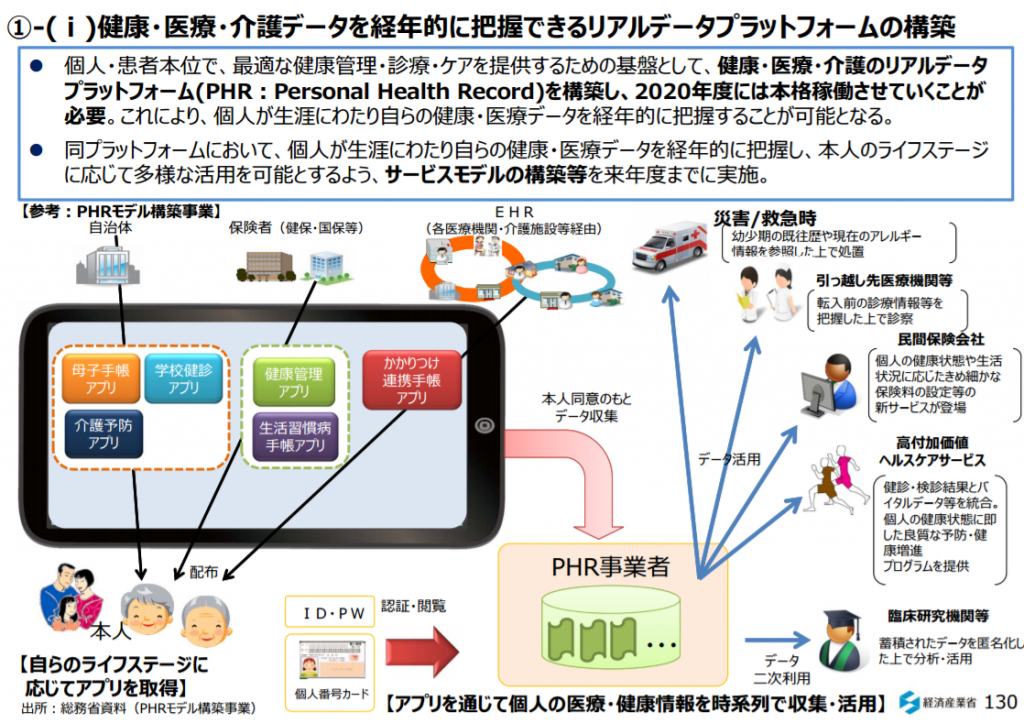
参考画像:「新産業構造ビジョン」(2017/5/29、経済産業省)|スクリーンショット
経済産業省の「新産業構造ビジョン」によれば、個人が自らの生涯の健康・医療データを経年的に把握するため、また、最適な健康管理・医療を提供するための基盤として、健康・医療・介護のリアルデータプラットフォーム(PHR:Personal Health Record)を構築し、2020年度には本格稼働させていくことが必要と提案されています。
この問題は他人ごとではありませんので、みなさんも一緒に考えていきましょう!