> 健康・美容チェック > 肺の病気(呼吸器の病気) > 肺がん > なぜ喫煙率が下がっているのに肺がん死が増えているのか?
■なぜ喫煙率が下がっているのに肺がん死が増えているのか?
参考画像:非感染性疾患と傷害による成人死亡の主要な2つの決定因子は喫煙と高血圧|厚生労働省スクリーンショット
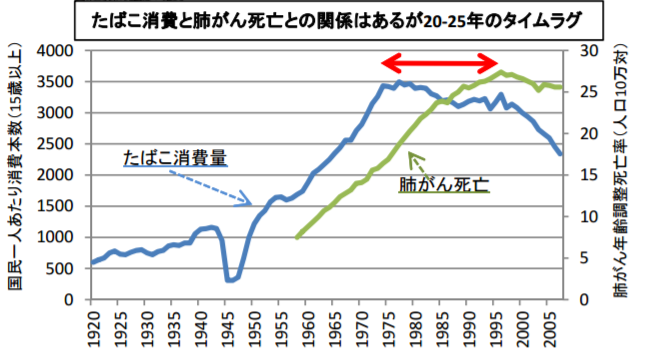
肺がん死なぜ減らない?喫煙率下がってるけど
(2010/4/13、読売新聞)
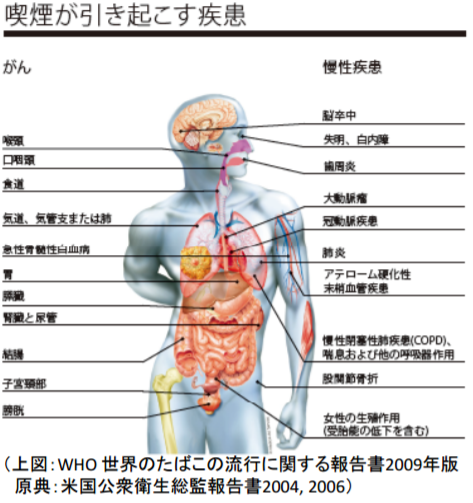
たばこは多くの発がん物質を含み、がんの原因の3分の1を占めるとされる。
なかでも肺がんは、喫煙と強く関係しており、喫煙者の方が男性で4・4倍、女性で2・8倍なりやすい。
日本での肺がんによる死者は1960年に5000人余りだったのが、98年には5万人を超え、胃がんを抜いてがんの種類別死亡原因のワースト1になった。
その後も増え続け、2008年は約6万7000人が肺がんで亡くなっている。
肺がんによって亡くなっている人の数は、増え続けているそうです。
しかし、喫煙率は下がっているそうです。
世界でいち早く、たばこによる健康被害に警鐘を鳴らし、1960年代半ばから消費量が減り始めた米国でも、肺がん死亡率が低下に転じたのは90年代に入ってから。
約25年かかった。
日本人男性の喫煙率は60年代半ばから年々下がり、09年は39%にまで下がった。
だが、たばこ消費量全体の伸びに歯止めがかかったのは90年代半ばになってから。
日本人の喫煙率は2009年には39%まで下がったそうです。
【喫煙者率17.9% 過去最低に】JTが発表した喫煙に関する調査によると、今年5月時点の全国の喫煙者率は、前年から0.3ポイント低い17.9%で、3年連続で過去最低を更新。喫煙人口(推計値)は1880万人。 https://t.co/4ft6KWNzI5
— Yahoo!ニュース (@YahooNewsTopics) 2018年7月30日
【関連記事】
喫煙率が下がっているにも関わらず、なぜ肺がんによって亡くなっている人が増え続けているのでしょうか。
国立がん研究センターたばこ政策研究プロジェクトリーダーの望月友美子さんは
「がんは、正常細胞がゆっくりとがん化していく病気。
このため、喫煙率低下の影響が表れるのには、時間がかかる」と説明する。
<中略>
「米国の例をあてはめると、日本で肺がん死亡率が減るには、あと10年かかる計算になる」と、望月さん。
がんはゆっくりと進行していく病気であるため、喫煙低下の影響が現れ、肺がん死亡率が減るには時間がかかるそうです。
もう一つ、がんで亡くなっている人が増えている要因としては、寿命が延びていることが挙げられます。
全体で見ると、肺がんによる死亡率が増えていたとしても、禁煙による個人の健康への効果は早く現れるそうです。
禁煙の効果は、個人レベルではもっと早く表れる。
国際機関の研究では、禁煙後5~10年以内で肺がんの危険は減り、禁煙期間が長いほど危険度が下がる。
がんを予防するためにも、ぜひ禁煙をおすすめします。
■喫煙率の高さと健康の関係
参考画像:非感染性疾患と傷害による成人死亡の主要な2つの決定因子は喫煙と高血圧|厚生労働省スクリーンショット
岩手県、脳卒中の死亡率が全国でワースト1!その原因とは!?によれば、岩手県は脳卒中の死亡率が全国でワースト1なのですが、その原因の一つに喫煙率の高さがあります。
なぜ、青森県が平均寿命最下位なのか?|青森県を長寿県にするための方法とは?によれば、たばこに関しては厚労省の25年の国民生活基礎調査によると、青森県民の喫煙率は男性が40・3%で全国1位、女性は14・3%で同2位と、喫煙率は男女とも高いという結果が出ています。
たばこを吸う人は非喫煙者に比べてがんの再発リスクは2.5倍|山形大によれば、がん経験者でたばこをやめなかった人は、たばこを吸わない人に比べて、がんの発症リスクが約2.5倍になるそうです。
世界一受けたい授業 5月2日|エクオール|健康な血管を作る為の3つの習慣|最新のがん予防法によれば、喫煙は肺がん・食道がん・胃がん・すい臓がん・子宮頸がんのがんの発症リスクを上げるそうです。
国立がん研究センターが提供している「日本人のためのがん予防法|国立がん研究センター」でも禁煙をすすめています。
世界中からガンのリスクに関する論文を集め、徹底分析し、癌のリスクとなる要因を決定しようとする大規模プロジェクトです。
●喫煙
たばこは吸わない。他人のたばこの煙をできるだけ避ける。
■受動喫煙と肺がんの関係
参考画像:非感染性疾患と傷害による成人死亡の主要な2つの決定因子は喫煙と高血圧|厚生労働省スクリーンショット
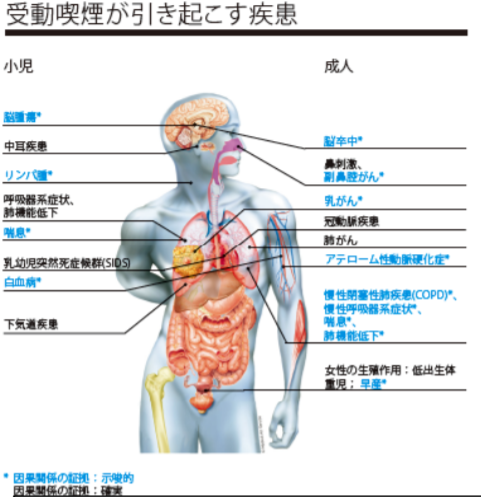
受動喫煙による肺がんのリスク約1.3倍!|受動喫煙の肺がんリスク評価「確実」へ|国立がん研究センターによれば、たばこを吸わない日本人の受動喫煙による肺がんのリスクは、受動喫煙のない人に比べて約1.3倍高いという解析結果を発表し、肺がんに対する受動喫煙のリスク評価を「ほぼ確実」から「確実」に格上げしました。
受動喫煙が原因の死者数、年間1万5,000人|なぜ前回調査に比べて倍増したのか?|厚労省調査で紹介した厚生労働省研究班の調査によれば、受動喫煙が原因の死者数は、2010年の調査では、6800人と推定されていましたが、今回の調査ではほぼ倍増し、年間1万五千人と推計されるそうです。
受動喫煙が肺がんや心筋梗塞だけでなく、脳卒中やSIDS(乳幼児突然死症候群)にも因果関係があるとされたため、大幅に増えたそうです。
受動喫煙を受けている女性は、受けていない女性より血圧が高い|東北大によれば、東北大学大学院薬学研究科の今井潤教授のグループによれば、受動喫煙を受けている女性は、受けていない女性より血圧が高いことがわかったそうです。
【関連記事】
■まとめ
by cori kindred(画像:Creative Commons)
喫煙率が下がっているのに肺がんでなくなっている人が増えているという理由から疑問を感じている人もいるかと思います。
がんはゆっくりと進行していく病気であるため、喫煙低下の影響が現れ、肺がん死亡率が減るには時間がかかるため、長い目で見れば、喫煙率が下がることで肺がんで亡くなる方が減少していくでしょう。
個人のレベルでいえば、禁煙の効果は早く現れるので、健康が気になる方は、少しでも早く禁煙をしてくださいね。
→ 肺がんの症状・原因・予防するための検査 について詳しくはこちら