【目次】
■「食べる」という行為が人間にとっての喜びにつながっている
by Gabriela Pinto(画像:Creative Commons)
普段健康に過ごしている人にとっては、食事をすることは特別なことではなく、人によっては食事しないで生きていければと考えている人もいるのではないでしょうか?
しかし、先日介護に携わる方に話を聞いた際に驚いたのは、「食べる」という行為が人間にとっての喜びにつながっているという視点でした。
高齢者の介護では3分炊き、5分炊きといったように介助レベルに応じて食事を作り、提供するのですが、本当に食事が難しくなると、おかゆの液体部分をすくったようなものを食事として提供するそうです。
そこまでいくと、腹部に穴を開けて胃に直接水分や栄養を送る「胃ろう」を選択してはどうかと考えることもあるそうです。
ただ、大事なのは、食事における噛んだり、飲み込んだりすることの大事さであり、そのことが食べることへの喜びにつながるため、その選択をするのは難しいとのことでした。
【参考リンク】
このように書いても実感することは難しいですが、食事が不要になる完全栄養食「ソイレント」とは?|ソイレントだけを30日間飲み続けたらどうなるか?【動画】で紹介した飲むだけで1日に必要な栄養を全て摂取できる完全栄養食の「ソイレント」を30日間飲み続けるとどうなるか?という実験を行った男性のコメントとその男性の健康診断を行った医師のコメントが印象的でした。
Soylent: How I Stopped Eating for 30 Days
この動画では「ソイレント」だけで30日間生活するという実験を行なったところ、他のものが食べられないというストレスのほかは肉体的には健康に異常は見られなかったそうです。
「ソイレント」だけで30日間生活するという実験を行なった男性の健康診断を行った医師によれば、食事は単に栄養を補うだけでなく、人に喜びを与え、社交性を保つものであるとコメントしています。
食事は香りで楽しみ、見て楽しみ、食べて楽しむことのできる一種のエンターテイメントであり、また、コミュニケーションを円滑にするためのツールでもあります。
「ソイレント」だけを食べ続ける生活というものは味気ないものでしょうし、食事におけるコミュニケーションを含めた楽しみを満たすものには成り得ないと思います。
■「#口腔力」を鍛えよう!高齢者の介護から口から食べる楽しみを理解し嚥下障害対策を行おう!
要介護者の約6割に咀嚼や嚥下に問題がある|嚥下障害チェックテスト・嚥下障害対策(健口体操・嚥下体操)によれば、日清オイリオグループが60歳以上の要介護者(要介護度1~3)を在宅で介護しており、介護食を作っている100名を対象に実施した「低栄養に関する実態調査」によれば、要介護者の約6割に咀嚼(そしゃく。かむこと)や嚥下(えんげ。飲み込むこと)に問題があるそうです。
嚥下が上手くできず食道ではなく気管から肺に行ってしまう嚥下障害になると食べ物や飲み物が間違って気管や気管支に入る「誤嚥(ごえん)」によって、食べ物や飲み物、唾液に含まれた細菌が気管から入り込むことが起こる病気「誤嚥性肺炎」を起こすリスクが高くなります。
【関連記事】
つまり、かむ力があることや飲み込む力があるという力があることは生きる力に直結していると考えられます。
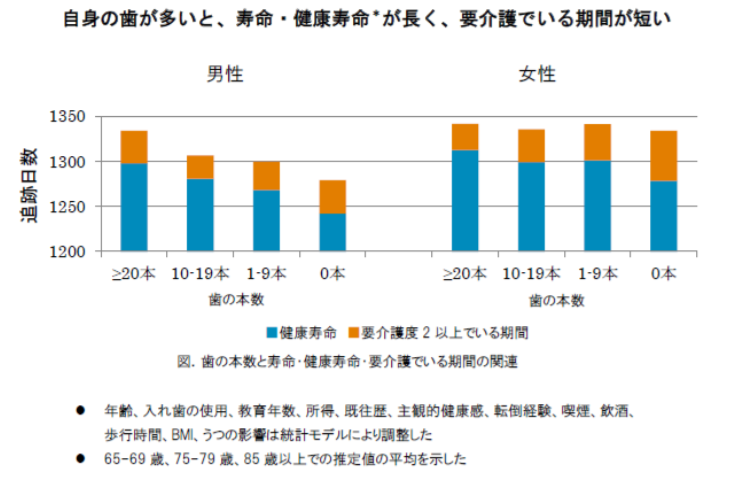
オーラルフレイルを知って健康寿命を延ばそう|自分の歯が多く保たれている人は、健康寿命が長く、要介護期間が短い|東北大学によれば、食べこぼしやわずかなむせ、噛めない食品の増加というのは一つ一つを見るとささいなことですが、こうした症状が合わさって起こるということは口腔機能の低下のサインであり、オーラルフレイルという口腔機能低下を含む身体の衰えの一つです。
東北大学の松山祐輔歯科医師が行なった研究によれば、自分の歯が多く保たれている人は、寿命が長いだけではなく、健康寿命(日常生活に制限のない期間)が長く、要介護でいる期間が短いことがわかったそうです。
かむ力、飲み込む力といった「口腔力(こうくうりょく)」を高めることが健康寿命を延ばす秘訣であり、食べる楽しみを支える力ともなるので、しっかりと口の中の力である「口腔力」を鍛えていきましょう!
■嚥下障害チェックテスト
介護者のための摂食・嚥下障害対応マニュアル – 北海道を参考に嚥下障害の疑いがあるかどうか、嚥下機能のテストを紹介します。
1.水飲みテスト
常温の水3~5ccを座った姿勢の高齢者に手渡し、「いつものように飲んでください」と指示します。
数秒以内に1回でむせることなく飲めれば問題がないそうです。
ただし、むせてしまったり、全て飲めなかったり、水が口からこぼれたりした場合は、問題ありと判断します。
2.フードテスト
ティースプーンに半分のゼラチンプリンを食べてもらうテストです。
嚥下したあとに口の中にプリンが残っているかどうか、残っているとすればどこに残っているのか、さらに嚥下後のむせの有無をチェックします。
舌にプリンが残ってた場合は、舌と口の天井がうまく接触していないことが疑われますし、また、頬の内側に残っていれば、頬の筋肉が弱いことなどが疑われます。
3.反復唾液嚥下テスト
30秒以内に唾液を何回嚥下できるかを調べるテストです。
この検査は嚥下反射の起こりやすさをみるものなのだそうです。
検査に当たってはのど仏の上に指を置き、のど仏が指を確実にこえたときだけを1回と数えます。
高齢者では3回以上できれば、問題はないと考えられるそうです。
■嚥下障害対策(健口体操・嚥下体操)
●唾液がよく出る健口体操
童謡の「むすんでひらいて」に合わせて口を動かす
「むすんで ひらいて ベロを出して むすんで
またひらいて ベロ出して そのベロを鼻に
ベロを右に ベロを左 ベロをぐるぐる回します」
【関連記事】
●嚥下体操
1.腹式呼吸
鼻から息を吸って、口からゆっくり吐きます。
吸うのを4回、吐くのを8回。
2.首の体操
- 前に後ろに動かします。
- 右に左に動かします。
- 首筋を伸ばします。
3.肩の体操・腕の体操
肩をゆっくり上げてそのままにして、ストンと落とす。
片方の腕を上げて、もう片方の手で引っ張ります。
4.発音練習
唇を使って、「ぱっ・ぱっ・ぱっ」「まっ・まっ・まっ」と発音し、舌を使って「たっ・たっ・たっ」「らっ・らっ・らっ」と発音します。
【参考リンク】
【関連記事】