【メタボリックドミノと健康寿命】肥満を出発点とするドミノ進行の主役は“腸と腎臓” 「幸福寿命」を延ばすための考え方とは【専門医が解説】
(2024年12月25日、マネーポストWEB)
以前メタボリックドミノとは、さまざまな病気が一度に起きるのではなく、まるでドミノ倒しのように発症していくことと紹介しました。
<メタボリック ドミノの例>
食べ過ぎや飲みすぎ、運動不足などによる生活習慣の乱れ
→体重増加・肥満
→インスリン抵抗性(血糖を下げる役目をするインスリンの働きが低下した状態)
→メタボリックシンドローム
→生活習慣病(高血糖・高血圧・高脂血症など)
→動脈硬化・糖尿病
→脳卒中・脳梗塞・心筋梗塞などの重大な病気
今回の記事によれば、生活習慣の乱れから肥満になり、ドミノ倒しのように発症していくという考え方は一緒ですが、ポイントとなる考え方は「臓器同士の連関によって、次々と病気を発症していく」という考え方にアップデートされています。
そして、このメタボリックドミノを予防するカギとなるのが「腸と腎臓」なのだそうです。
■メタボリックドミノは「腸の炎症」が大きくかかわっている!
メタボリックドミノは「生活習慣の乱れ」による肥満を出発点としますが、肥満よりも“上流”にある「腸の炎症」が深く関わっていることを、動物実験によって2016年に我々は明らかにしました。
肥満になっても腸管で炎症が起こらないと糖尿病になりにくい!?|慶大で紹介した慶應義塾大学医学部内科学教室の川野義長助教、中江淳特任准教授、伊藤裕教授らが行なったマウスの実験によれば、高脂肪食の過剰摂取による大腸の慢性炎症がインスリン抵抗性を引き起こし、糖尿病の発症につながるという新たな糖尿病発症メカニズムを解明しました。
この研究のポイントは、「肥満になっても、腸管で炎症が起こらないと糖尿病になりにくい」ことを示すものです。
【関連記事】
肥満になったからと言って必ず糖尿病になるわけでではなく、腸管で炎症が起こらないと糖尿病にはなりにくい、つまり腸管での炎症がポイントになるんですね。
また、腸の炎症を抑制するとメタボの症状が引き起こされないこともわかったことにより、メタボリックドミノは腸の炎症から始まるということもわかりました。
そして、腸の炎症が起こりやすくなる食べ方も分かったそうです。
脂肪と糖分を同時に摂取すると、腸の炎症が起こりやすくなることがわかりました。糖分の過剰摂取は腸内細菌の働きを抑制し、腸内の免疫細胞が持つ防御力を弱めます。その後、腸管の表面を覆う細胞によって作られる防御壁が壊れ、そこから脂肪が体内に入りやすくなるのです。体内に脂肪が入り込むと、炎症を引き起こす化学物質「炎症性サイトカイン」が大量に分泌され、腸炎を起点としたメタボリックドミノの最初の駒が倒れはじめます。脂肪と糖分は過剰に摂取すると体に悪いのはもちろん、一気にメタボリックドミノを進めてしまうのです。
糖分の過剰摂取
→腸内細菌の働きの抑制・腸内の免疫細胞の防御力が弱まる
→腸管の表面を覆う細胞によってつくられる防御壁が壊れる
→脂肪が体内に入りやすくなる
→炎症性サイトカインが大量に分泌
→腸の炎症
→メタボリックドミノの進行
つまり、腸の炎症を起こさないような食事としては脂肪と糖分を同時に摂取しないようにすることが大事ということなんですね。
■メタボリックドミノは慢性腎臓病が大きくかかわっている
メタボリックドミノを進行させるリスク要因として、慢性腎臓病(以下、CKD)が大きく関わっていることがわかってきました。CKDはメタボリックドミノの流れの中では中流にあり、糖尿病と同じ時期に発症します。CKDを発症すると、腎臓機能が低下するだけでなくメタボと合併症をそれぞれ進行させます。つまり、体全体に影響を与えるということです。
腎臓は『肝腎連関』『心腎連関』『脳腎連関』『肺腎連関』など臓器同士が連携するネットワークの要|#NHKスペシャルで紹介した京都大学大学院医学研究科の柳田素子教授によれば、腎臓は、腎臓が悪くなると、他の臓器も悪くなり、他の臓器が病気になると、腎臓も悪くなるというように『心腎連関』『脳腎連関』『肺腎連関』『肝腎連関』など臓器同士が連携するネットワークの要となっているそうです。
今回紹介した記事の大事なポイントとして挙げた「臓器同士の連関によって、次々と病気を発症していく」という考え方はここに関係していきます。
以前のメタボリックドミノのイメージは次々とドミノが倒れていくように、病気を発症していくのだと思っていたのですが、腎臓は、腎臓が悪くなると、他の臓器も悪くなり、他の臓器が病気になると、腎臓も悪くなるというように相互に影響しあってしまうのです。
慢性腎臓病になると、腎臓機能が低下し、その影響は体全体に影響を及ぼし、次々と病気を発症していくのです。
→ 慢性腎臓病(CKD)の症状・原因 について詳しくはこちら
つまり、メタボリックドミノのカギとなるのが「腎臓」となるのです。
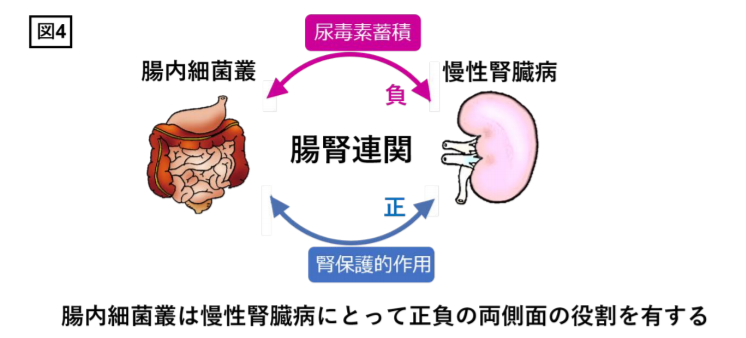
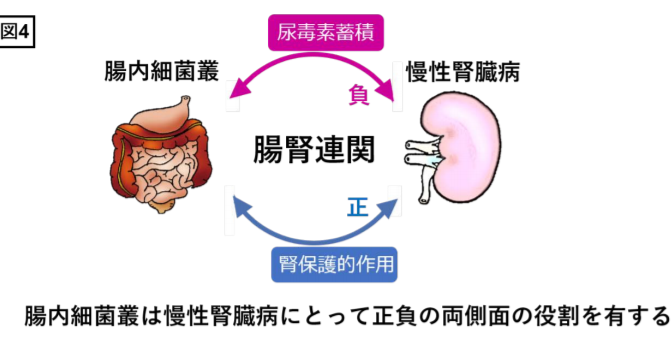
参考画像:「腸腎連関」:腸内細菌叢のバランス制御が慢性腎臓病悪化抑制のカギ(2017/4/13、東北大学)|スクリーンショット
以前、「腸腎連関」|腸内細菌叢のバランスをコントロールすることが慢性腎臓病の悪化を抑制するカギにで紹介した東北大学大学院医学系研究科の阿部高明教授と三島英換医学部助教、慶應義塾大学先端生命科学研究所の福田真嗣特任准教授らのグループによる研究よれば、腸管は腎臓と相互に影響を及ぼしているという「腸腎連関」の存在が近年明らかになりつつあること、そして、腸内細菌叢が腎臓病に対して良い面と悪い面の二面性を有しており、腸内細菌叢のバランスをコントロールすることが慢性腎臓病の進展予防に重要であると考えられると紹介しました。
メタボリックドミノを防ぐカギが「腸の炎症と腎臓」にあり、そして、腸内細菌叢のバランスをコントロールすることが慢性腎臓病の進展予防に重要であることから、腸と腎臓をいかに健康に保つかが健康を守るカギになるといえるのではないでしょうか?
以前別の視点で健康的な食事=脂質・糖質・塩分で腎臓のフィルターを詰まらせない食事をするという方が食生活の改善ができるのでは?という記事を紹介しましたが、腎臓を守る食事こそが健康的な食事という意味では合っているということになりますよね。
腎臓を守る食事としては、脂質・高糖分・高塩分の食事を避けることと紹介しましたが、実は先ほどの腸の炎症を起こさない食事と共通する点が、脂肪と糖分でした。
つまり、メタボリックドミノを予防するカギとなる「腸と腎臓」を守るには糖分と脂肪の過剰摂取を避けるということになるわけですね。
【関連記事】
- 便秘症の治療薬が慢性腎臓病の治療薬になる可能性|腸内環境改善による腎臓病治療法の開発|東北大
- 乳酸菌(ガセリ菌)が「脳腸相関」を介してストレス性の不調・腹痛(便秘・下痢症)・不眠の改善効果を実証|カルピス・徳島大
この街を初めて訪れた方へ
この記事は、例えるなら「ばあちゃんの料理教室(ハクライドウ)」という街の中の「ひとつの家」です。
この街には、生活・料理・健康についての記事が、
同じ考え方のもとで並んでいます。
ここまで書いてきた内容は、
単発の健康情報やレシピの話ではありません。
この街では、
「何を食べるか」よりも
「どうやって暮らしの中で調整してきたか」を大切にしています。
もし、
なぜこういう考え方になるのか
他の記事はどんな視点で書かれているのか
この話が、全体の中でどこに位置づくのか
が少しでも気になったら、
この街の歩き方をまとめたページがあります。
▶ はじめての方は
👉 この街の歩き方ガイドから全体を見渡すのがおすすめです。
▶ この街の地図を見る(全体像を把握したい方へ)
※ 無理に読まなくて大丈夫です。
気になったときに、いつでも戻ってきてください。
この考え方の全体像(意味のハブ)
この記事で触れた内容は、以下の概念記事の一部として位置づけられています。
▶ 料理から見る健康
この街の考え方について
この記事は、
「人の生活を、断定せず、文脈ごと残す」
という この街の憲法 に基づいて書かれています。
▶ この街の憲法を読む