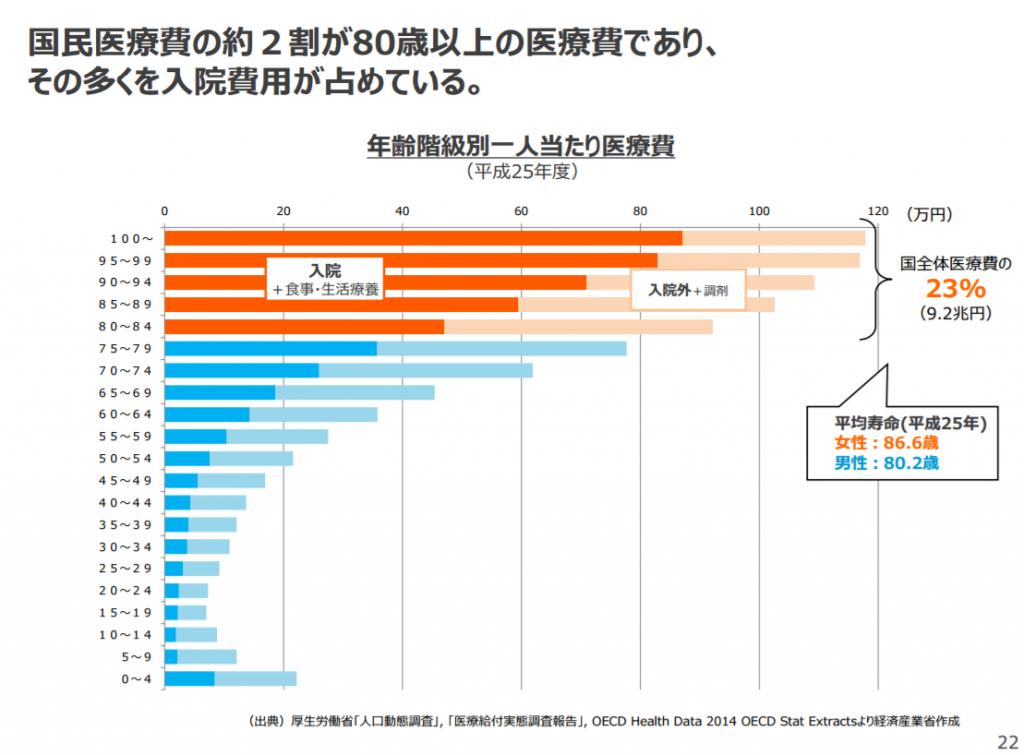
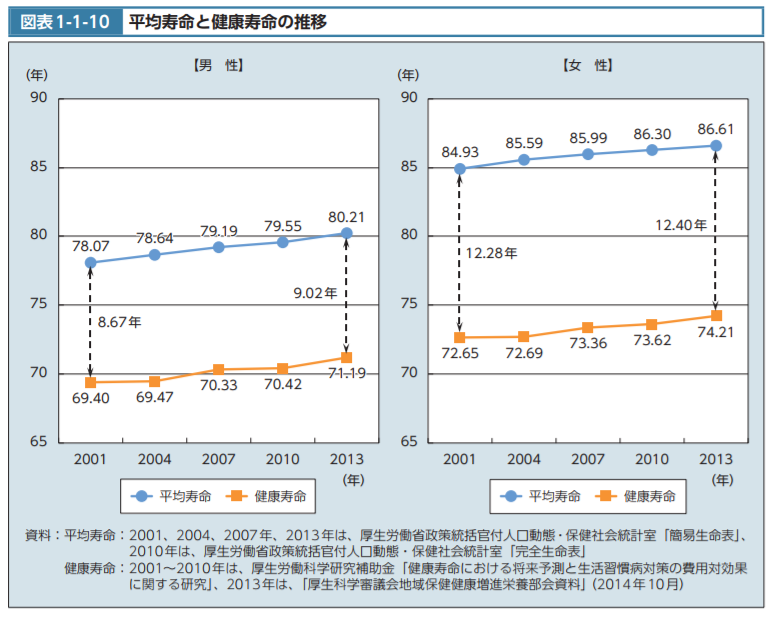
2016年9月19日放送の「私たちのこれから Our Future #健康格差」(NHK)では「健康格差」について取り上げました。
【目次】
- 健康格差とは?
- 高齢者のような若年層の口腔内
- 非正規社員は正社員に比べて網膜症を合併するリスクが1.5倍も高い
- 低所得者は精神疾患・肥満・脳卒中・骨粗しょう症になりやすい
- 「所得」「地域」「雇用形態」「家族構成」の4つが健康格差の要因になっている
- イギリス食品基準庁、食品に塩分量の目標値を設定
- 糖尿病患者を減らした東京都足立区の事例
- 低所得者の要介護リスクは高所得者の2倍
■健康格差とは?

by shuets udono(画像:Creative Commons)
健康格差とは、所得や学歴など社会経済的な地位が低いと不健康が多くなるといわれている格差のことです。
#健康格差 とは|所得や学歴など社会経済的な地位が低いと不健康が多くなる!?によれば、健康格差の研究は1980年代から始まり、WHO(世界保健機関)によって健康格差の要因についてまとめたレポートもあるほど、すでに欧米では深刻な格差の一つとして受け止められているそうです。
日本福祉大学教授の近藤克則氏は「生まれてから現在に至る過程で蓄積されるもの」と指摘する。
一例を挙げよう。ある調査によると、経済的に貧しいほど死亡率が高いが、それは現時点で経済的に厳しいことだけが問題なのではない。
現時点では同じ経済レベルでも、子供時代に貧しい家庭で育った人、いわば「成り上がった人」は、大人になってからの死亡率が高い。
【関連記事】
■高齢者のような若年層の口腔内
NHKスペシャルの低所得者の疾病リスクに迫った「健康格差特集」に反響の声
(2016/9/21、マイナビニュース)
患者の多くには、若い年代であるにも関わらず、2型糖尿病の合併症である口腔(こうくう)内の異常が確認された。画面には、歯がほとんどない口腔内の映像が映し出され、まるで高齢者の口の中のようだった。
低所得者ほど穀類摂取が多く、野菜・肉類は少ない、喫煙者の割合が多いによれば、歯の本数が20本未満の人の割合が多いそうで、所得の高さと健康な歯の本数とには関連があると考えられそうです。
糖尿病と歯周病との関連 免疫低下で原因菌増加で紹介した愛知学院大歯学部歯周病科の野口俊英教授によれば、歯周病と糖尿病には共通点があるそうです。
- 初期に顕著な自覚症状がない
- 罹患率が高い
- 生活習慣病
- 慢性疾患
- 病気の進行のメカニズムが似ている
糖尿病と歯周病の関連性は疫学調査や動物実験などで明らかにされており、糖尿病を多く発症する米アリゾナ州のピマインディアンを対象にした調査では、歯周病の発症率が糖尿病ではない人に比べて二・六倍高い、といったことも分かっているそうです。
糖尿病を発症すると歯周病の進行が早くなるのはなぜでしょうか。
- 糖尿病が進行すると、免疫機能が低下し、歯周病を起こす細菌が増えることから。
- 歯周病が重症化すると、その細菌と戦おうと「TNF-α」と呼ばれるタンパク質が出されるが、そのTNF-αがインスリンの働きを悪くして、血糖値のコントロールをも悪化させるから。
歯周病になり、歯を失う最大の欠点は、食べ物をかめなくなることです。
噛みごたえのある食事ができなければ、少ない食事量では食事の満足感が得られなくなってしまいます。
■非正規社員は正社員に比べて網膜症を合併するリスクが1.5倍も高い
NHKスペシャルの低所得者の疾病リスクに迫った「健康格差特集」に反響の声
(2016/9/21、マイナビニュース)
生活習慣由来の2型糖尿病は、通常は40代以降で発症することが多いため、「何かおかしい」と感じた莇医師は、全国96の病院に連絡。20~30代の2型糖尿病患者を調べた結果、非正規社員は正社員に比べて網膜症を合併するリスクが1.5倍も高い事実を発見した。
石川県金沢市の内科医・莇也寸志医師が全国96の病院に連絡し、20~30代の2型糖尿病患者を調べたところ、非正規社員は正社員に比べて網膜症を合併するリスクが1.5倍も高いことがわかったそうです。
→ 糖尿病網膜症 について詳しくはこちら
莇医師は、非正規社員の「雇用の不安定さ」や「健康診断の受けづらさ」などが正社員との健康格差を生む一因になったとみている。
今回の調査は正社員と非正規社員との健康格差について取り上げられていますが、主婦は、糖尿病の発見につながる血糖値への意識が低い!?で紹介した糖尿病診断アクセス革命事務局が30~60代の主婦300人を対象に行った「主婦の健診受診状況調査」によれば、5割以上の主婦が検診を受けていなかったそうです。
もしかすると、健診を受けていない主婦の中にも糖尿病または糖尿病予備軍がいるかもしれません。
→ 糖尿病 について詳しくはこちら
■低所得者は精神疾患・肥満・脳卒中・骨粗しょう症になりやすい
NHKスペシャルの低所得者の疾病リスクに迫った「健康格差特集」に反響の声
(2016/9/21、マイナビニュース)
低所得者は高所得者に比べ、精神疾患へのなりやすさが3.4倍、肥満と脳卒中の罹患(りかん)リスクが約1.5倍、骨粗しょう症へのなりやすさが約1.4倍にまで膨らむとのデータもあるという。
低所得者は精神疾患・肥満・脳卒中・骨粗しょう症になりやすいというデータがあるそうです。
なぜなのでしょうか?
その理由として、所得が少ないと炭水化物中心の食事になり、カルシウムやビタミンなどの摂取量が少なくなることが指摘されている。
低所得者ほど生活習慣に問題=野菜食べず、運動しないによれば、低所得者ほど野菜を食べる量が少なかったり、運動の習慣がなかったりと、生活習慣に問題がある傾向があることがわかったそうです。
実際、「国民健康・栄養調査」でも世帯年収と食事内容の相関関係が明らかになっている。年収が200万円以下だと一日の野菜摂取量は平均254gだが、600万円以上だと同322gとなっており、実に2割もの開きがある。
ビタミンA・カルシウム・ビタミンB1 日本人に足りていない栄養素ベスト3(佐藤秀美)|#世界一受けたい授業によれば、日本人に足りていない栄養ベスト3はビタミンB1、カルシウム、ビタミンAなのだそうです。
所得が少ないと炭水化物中心の食事になり、カルシウムやビタミンなどの摂取量が少なくなる傾向にあることと日本人に足りていない栄養ベスト3はビタミンB1、カルシウム、ビタミンAということを考えると、日本全体が低所得の生活習慣になっているとも考えられるのではないでしょうか。
【関連記事】
今回の番組によれば、親の収入が子どもの健康習慣にも影響を与えてしまうそうです。
経済面でのゆとりがない世帯では、菓子やカップ麺の摂取頻度が増える一方で、野菜や大豆製品の摂取が減る傾向にあることがわかっており、肥満や虫歯も多くなるとするデータもある。
■「所得」「地域」「雇用形態」「家族構成」の4つが健康格差の要因になっている
NHKスペシャルの低所得者の疾病リスクに迫った「健康格差特集」に反響の声
(2016/9/21、マイナビニュース)
「所得」「地域」「雇用形態」「家族構成」の4つが健康格差の要因になっていると指摘しているが、国内の各地域ではどのような問題が生じているのだろうか。
例えば、食道がん罹患率は秋田県や東京都で高く、沖縄県や滋賀県で低くなっているが、これは飲酒量と関連しているとされている。また、胃がんは秋田県や新潟県で高くなっており、鹿児島県や沖縄県では低い。胃がん罹患率が最高の秋田県と最低の沖縄県との差は3倍にもなっている。
なぜ胃がん患者は日本海側で多い傾向にあるのか?|国立がん研究センターのデータによれば、国立がん研究センターによるがんと診断された患者数の都道府県別の推計値が初めて公表されましたが、「胃がん」は、特に地域の特徴が顕著に現れており、日本海側の県で平均よりも多い傾向にありました。
胃がんは塩分の多い食事との関連があると言われており、秋田県の食塩摂取量は男女ともに全国平均より高い。この地で生まれ育った人は、自然と他の地域よりも食塩を多めに摂取する傾向にあるわけだが、それが県や地域全体の食文化として根付いている以上、個人の力ではどうしようもない点があると言える。
理由としては、今回の記事によれば、食塩の摂取量といった食生活が関係しているのではないかということでしたが、一番大きな要因はピロリ菌を持っているからではないでしょうか。
胃がんの原因としては、最近の研究によって、ヘリコバクターピロリ(ピロリ菌)が大きく関わっているのではないかと考えられています。
ピロリ菌感染者6000万人!|あさイチ(NHK)によれば、胃がん患者の98パーセントがピロリ菌の感染者であったという調査結果があるそうです。(もちろん、ピロリ菌感染者が必ず胃がんになるわけではありません。)
もしかすると、日本海側ではピロリ菌に感染しやすい環境、例えば、ピロリ菌感染者の親が口をつけた食べ物を子供に与える習慣を持つ家庭が多い、ピロリ菌がいる井戸水を使用していたりといったことがあるのかもしれません。
→ 胃がん について詳しくはこちら
■イギリス食品基準庁、食品に塩分量の目標値を設定
NHKスペシャルの低所得者の疾病リスクに迫った「健康格差特集」に反響の声
(2016/9/21、マイナビニュース)
イギリスでは、脳卒中や虚血性心疾患の死亡者数を8年間で4割減らすことに成功した。これらの疾病は、低所得がかかりやすいとされているが、イギリスは高血圧などの心疾患を招く塩分を減らすことに着手したとのこと。
イギリスでは脳卒中や虚血性心疾患の死亡者数を8年間で4割減らすことに成功したそうですが、その理由としては、イギリス食品基準庁が塩分を減らすように食品の塩分量の目標値を設定したことにあるそうです。
2006年に85品目の食品に塩分量の目標値を設定し、メーカーに自主的達成を求めた。その理由は、主食であるパンが国民の最大の塩分摂取源となっていたためだが、メーカー側は売れ行き減を懸念。見かねた医学や栄養学などを専門とする科学者団体「CASH(塩と健康国民運動)」がメーカー側に徐々に塩分を下げるように提言した。
この提言に大手パンメーカーによる業界団体も納得し、7年でパンを20%も減塩。こういった取り組みの結果、国民1人当たりの塩分摂取量を15%減らすことにつながり、年間で2,000億円の医療費削減につながったと考えられている。
現在、日本人の一日の塩分摂取量として推奨されているのは、10g未満です。
ただし、高血圧患者ではさらに基準が厳しく、1日6g未満となっています。(日本高血圧学会の高血圧治療ガイドラインより)
減塩のための食事を自分で作るのは大変ですが、食品メーカーが減塩に取り組むことによって、全体的に塩分摂取量が減らすことができるというのは大変いい取り組みだと思います。
■糖尿病患者を減らした東京都足立区の事例
NHKスペシャルの低所得者の疾病リスクに迫った「健康格差特集」に反響の声
(2016/9/21、マイナビニュース)
まず実行したのは飲食店巡り。お客のお通しに野菜を提供するようにお願いし、肉のメニューと野菜のメニューを同時に頼まれても、必ず野菜から出してもらうように店側にお願いした。
その理由は血糖値の変化にある。野菜を炭水化物よりも先に摂取することにより、食物繊維が糖の吸収を遅らせて血糖値の変化量を約30%抑えられる。
東京都足立区の平均年収は23区で最も低い300万円台前半(港区の3分の1程度)で、健康寿命は23区の平均よりも2歳短く、糖尿病の治療件数が最も多いそうです。
そこで足立区は区民が「自然と」健康になるようにする対策として行なったのが、飲食店にはお客のお通しに野菜を提供すること、肉のメニューと野菜のメニューを同時に頼まれても、必ず野菜から出してもらうようにお願いをし、また、区立のすべての保育園で野菜を食べる日を設け、調理は子ども自身が担当することで、楽しみながら野菜を摂取してもらうようにしたそうです。
この取り組みによって、足立区の1人当たりの野菜消費量は年間で5kg増えたそうです。
■低所得者の要介護リスクは高所得者の2倍
NHKスペシャルの低所得者の疾病リスクに迫った「健康格差特集」に反響の声
(2016/9/21、マイナビニュース)
要介護認定をされた低所得者と高所得者の割合を見ると、男女ともに低所得者の方が要介護リスクが2倍高くなるとするデータがあるとのこと。その理由として、所得が低いほど、外へ出歩かずに部屋に閉じこもりがちになり、身体機能や気力が低下するためと考えられている。
所得が低いほど外へ出歩かずに部屋に閉じこもりがちになるため、低所得者の方が要介護リスクが2倍高くなるそうです。
要介護者の4割が低栄養傾向|家族の7割は「低栄養」の意味知らないで紹介した日清オイリオグループが60歳以上の要介護者(要介護度1~3)を在宅で介護しており、介護食を作っている100名を対象に実施した「低栄養に関する実態調査」によれば、要介護者の4割が低栄養傾向にあることがわかったそうです。
適切な食物摂取ができず、栄養状態が悪化していることを「低栄養」と呼びます。
低栄養になると、免疫が低下したり、筋肉が減少したり、骨が弱くなったりすることで、感染症に掛かりやすくなったり、骨折するおそれが高くなるようです。
低栄養は、血液中の「アルブミン」が不足することによって起こります。
アルブミンとはタンパク質の一種で、血液を流れている血清タンパク質のおよそ6割を占めています。
つまり低栄養とは「タンパク質不足」のことなのです。
アルブミンが不足すると、次のようなことが起こると考えられます。
赤血球の材料が少ない→「貧血」
血管を作る材料が少ない→「脳卒中(脳出血)」
免疫細胞を作る材料が少ない→「肺炎」「結核」
筋肉を作る材料が少ない→「転倒」→「骨折」
つまり、要介護者が低栄養になってしまうと、さらに介護に負担がかかる恐れが高くなってしまうと考えられます。
【減塩レシピ関連記事】
続きを読む 「所得」「地域」「雇用形態」「家族構成」の4つが「#健康格差」の要因|#NHKスペシャル →