> 健康・美容チェック > 脳卒中 > 高血圧 > 朝食を食べる回数が週2回以下の人は、毎日食べる人に比べて脳出血リスクが36%高まる
■朝食を食べる回数が週2回以下の人は、毎日食べる人に比べて脳出血リスクが36%高まる
by Matt_Weibo(画像:Creative Commons)
(2016/2/4、時事通信)
調査開始時に朝食回数を週に0~2回と答えていた人は、毎日取る人に比べ脳出血になる確率が36%高かった。欠食の頻度が高いほど危険性は高まった。
磯博康大阪大教授と国立がん研究センターなどのチームによれば、朝食を食べる回数が週2回以下の人は、毎日食べる人に比べて脳出血リスクが36%高まるそうです。
【関連記事】
■朝食の欠食状況
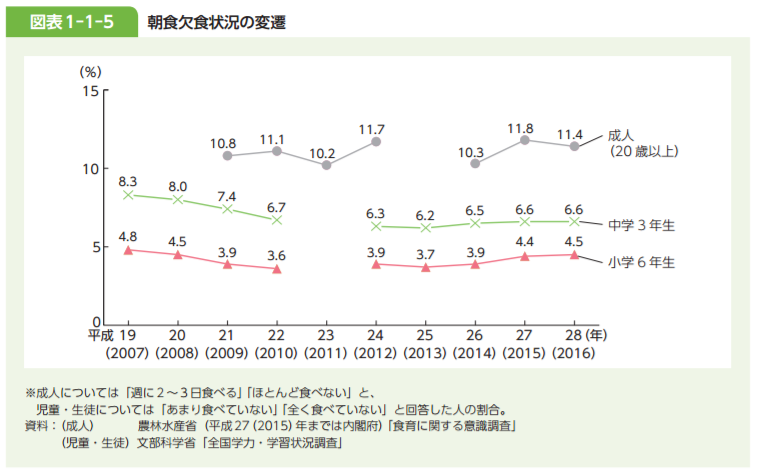
参考画像:第1部食育推進施策をめぐる状況|平成28年食育白書スクリーンショット
第1部食育推進施策をめぐる状況|平成28年食育白書
普段、朝食をほとんど毎日食べていると回答した成人は83.7%、小学6年生は87.3%、中学3年生は83.3%という結果でした。
一方、朝食の欠食状況について、朝食を「週に2~3日食べる」、「ほとんど食べない」と回答した成人は11.4%だったのに対し、朝食を「あまり食べていない」、「全く食べていない」と回答した小学6年生は4.5%、中学3年生は6.6%という結果でした(図表1-1-5)。
平成28年食育白書によれば、朝食の欠食状況について、朝食を「週に2~3日食べる」、「ほとんど食べない」と回答した成人は11.4%だったそうです。
朝食抜き、30代男性の30%超=10年で10ポイント上昇で紹介した厚生労働省の「2007年国民健康・栄養調査」によれば、若い男女を中心に朝食を取らない人の割合が増加傾向にあり、30代男性では10年前に比べ約10ポイント上昇し、30%を超えているそうです。
■なぜ朝食を食べないことが脳出血の危険性を高めるの?
なぜ朝食を食べないことが脳出血の危険性を高めるのでしょうか?
朝食の欠食と脳卒中との関連について|国立がん研究センター
脳出血の最も重要なリスク因子は高血圧で、特に、早朝の血圧上昇が重要なリスク因子であると考えられています。また、朝食を欠食すると空腹によるストレスなどから血圧が上昇することが報告されています。逆に朝食を摂取すると血圧上昇を抑えられることも報告されています。これらの報告から、朝食を欠食することで朝の血圧が上昇し、毎日朝食を摂取する人に比べて脳出血のリスクが高くなっていた可能性が考えられます。
脳出血の危険因子は高血圧で、特に早朝の血圧上昇が重要な危険因子なのだそうです。
朝食を食べないとストレスなどから血圧が上昇すると報告されており、そのことから、朝食を食べないことによって、脳出血リスクを高めると考えられるようです。
朝食を食べると、糖尿病や高血圧の予防になる!?によれば、たっぷり朝食を食べる派の人は、やせやすく、また糖尿病・高血圧・高コレステロール血症を予防できるという結果が出たそうです。
それは、食後の血糖値の上昇が緩やかであることにより、太りにくく、糖尿病・高血圧・高コレステロール血症といった病気にもなりにくくなっているようです。
→ 高血圧の症状・食事・数値・予防・原因・対策 について詳しくはこちら
■朝食と健康の関係
●朝食を食べる習慣を持つ人は年収が高い
「所得と生活習慣等に関する状況」のグラフから見えてくるものー厚生労働省調査によれば、性別に関係なく、朝食を食べる習慣を持つ人ほど年収が高い、もしくは、年収が高い人ほど朝食を食べる習慣を持っているといえます。
これは、年収が高い人は結婚している率が高く、結婚していると朝食を食べる習慣を持ちやすいのかもしれませんし、また、年収が高い人は朝食を食べる重要性を認識しているために朝食を食べているのかもしれません。
●朝食を食べない人は、脂肪がエネルギーとして消費されず、コレステロール量が増加してしまう
内臓:朝食がリセット方法
※内臓の時計遺伝子をリセットするには、たんぱく質が必要。
朝食にタンパク質を取ることで、その刺激が小腸に到達し、小腸の時計遺伝子を動かす。
すると、その信号が胃や肝臓にも伝わり、エネルギー代謝がはじまる。
そのため、タンパク質の少ない朝食の場合は、時計遺伝子はリセットされず、内臓の機能も低下したままになります。
すると、すでに活性化している脳が、栄養分が入っていないことを感知し、体が飢餓状態にあると判断します。
そのような状態で昼食をとると、飢餓状態に対応するため、体内に脂肪をため込む機能がスタート。
脂肪がエネルギーとして消費されず、コレステロール量が増加してしまう。
■まとめ
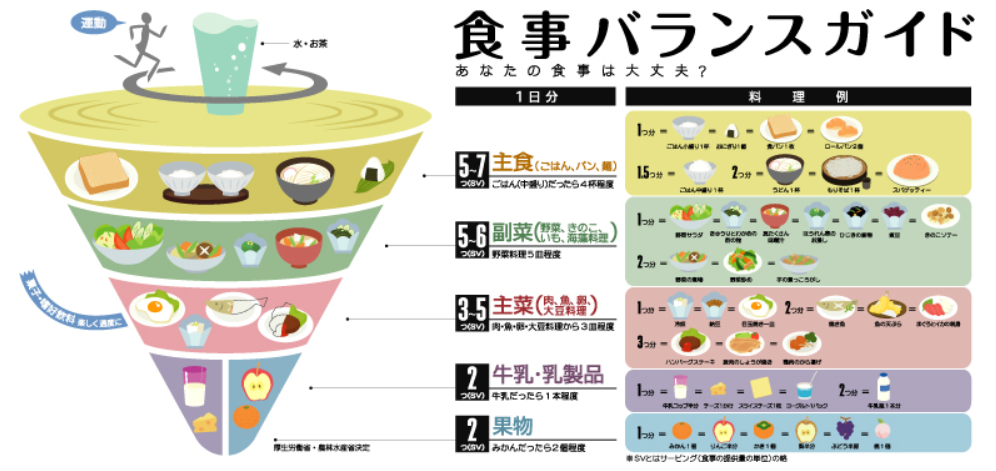
参考画像:食事バランスガイド|農林水産省|スクリーンショット
食事バランスガイドを守ると死亡リスクが減少する!|バランスの良い食事をしようというメッセージは伝わっているの?によれば、食事バランスガイドとは、一日に何をどれだけ食べたら健康に良いかをコマをイメージにして伝えているものですが、食事バランスガイドに沿った食事の人は脳血管疾患死亡リスクが11%減少しています。
この仮説としては、朝食を食べないと食事バランスガイドに沿わない食事になることにより、脳血管疾患のリスクが高まると考えられます。
脳出血のリスクを下げるためにも、朝食をとる機会を増やしましょう。
【関連記事】
続きを読む 朝食を食べる回数が週2回以下の人は、毎日食べる人に比べて脳出血リスクが36%高まる|大阪大など