> 健康・美容チェック > 糖尿病 > 糖尿病の検査> > 糖尿病をチェックするには糖尿病のスクリーニング検査が重要|検尿(尿糖検査)と採血による血糖検査
■糖尿病をチェックするには糖尿病のスクリーニング検査が重要|検尿(尿糖検査)と採血による血糖検査
by Pascal Terjan(画像:Creative Commons)
糖尿病講座:(13)糖尿病の検査
(2008/10/14、毎日新聞)
糖尿病には、多飲・多尿などの自覚症状がありますが、糖尿病に真に特異的な症状ではありません。
また、初期で合併症がない場合は、自覚症状に乏しい場合も多いです。
したがって、糖尿病を疑った場合や健診を受診する場合、糖尿病のスクリーニング検査を受けることがとても重要になりますが、検尿(尿糖検査)と採血による血糖検査が代表的です。
尿糖検査は簡単にできるという利点がありますが、一般に尿糖は血糖値がかなり高くならないと出現しないため、空腹時の尿糖スクリーニング検査はあまり意味がありません。
逆に、腎性糖尿といって、血糖が正常な(つまり、糖尿病でない)場合でも尿糖が陽性になる場合もあります。やはり、血糖検査が一番重要です。
糖尿病には、糖尿病特有の自覚症状がないため、自分で判断するのは難しいです。
そのため、できれば糖尿病になる前に定期的に健診を受けることが重要になります。
そして、その糖尿病の検査で重要なのは、血糖検査です。
糖尿病を診断する基準が記事の中で紹介されています。
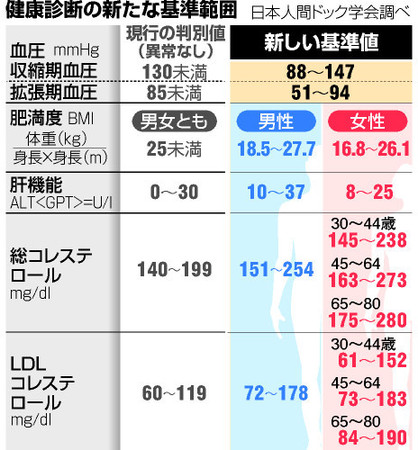
現在のわが国の診断基準では、空腹時血糖値≧126mg/dL、75g経口糖負荷試験2時間値≧200mg/dL、随時血糖≧200mg/dLのいずれかが、別の日に行った検査で2回以上確認できれば糖尿病と診断してよいとされています。
糖尿病と診断されると、その後は、どのタイプの糖尿病かを決める必要があります。
前述したとおり、糖尿病には、糖尿病特有の自覚症状がないため、糖尿病(特に糖尿病の合併症)になる前に定期的に健診を受けましょう。
→ 糖尿病の症状(初期症状)チェック について詳しくはこちら
【糖尿病の症状】
続きを読む 糖尿病をチェックするには糖尿病のスクリーニング検査が重要|検尿(尿糖検査)と採血による血糖検査