> 健康・美容チェック > 血栓 > 血栓の原因は心房細動や動脈硬化でフィブリンが固まってしまうことにあった!?|ためしてガッテン(NHK)
2011年8月24日放送の「ためしてガッテン」(NHK)は「脳血管が突然詰まる!あなたを狙う巨大血栓」がテーマでした。
【目次】
■血栓の原因は心房細動や動脈硬化でフィブリンが固まってしまうことにあった!?
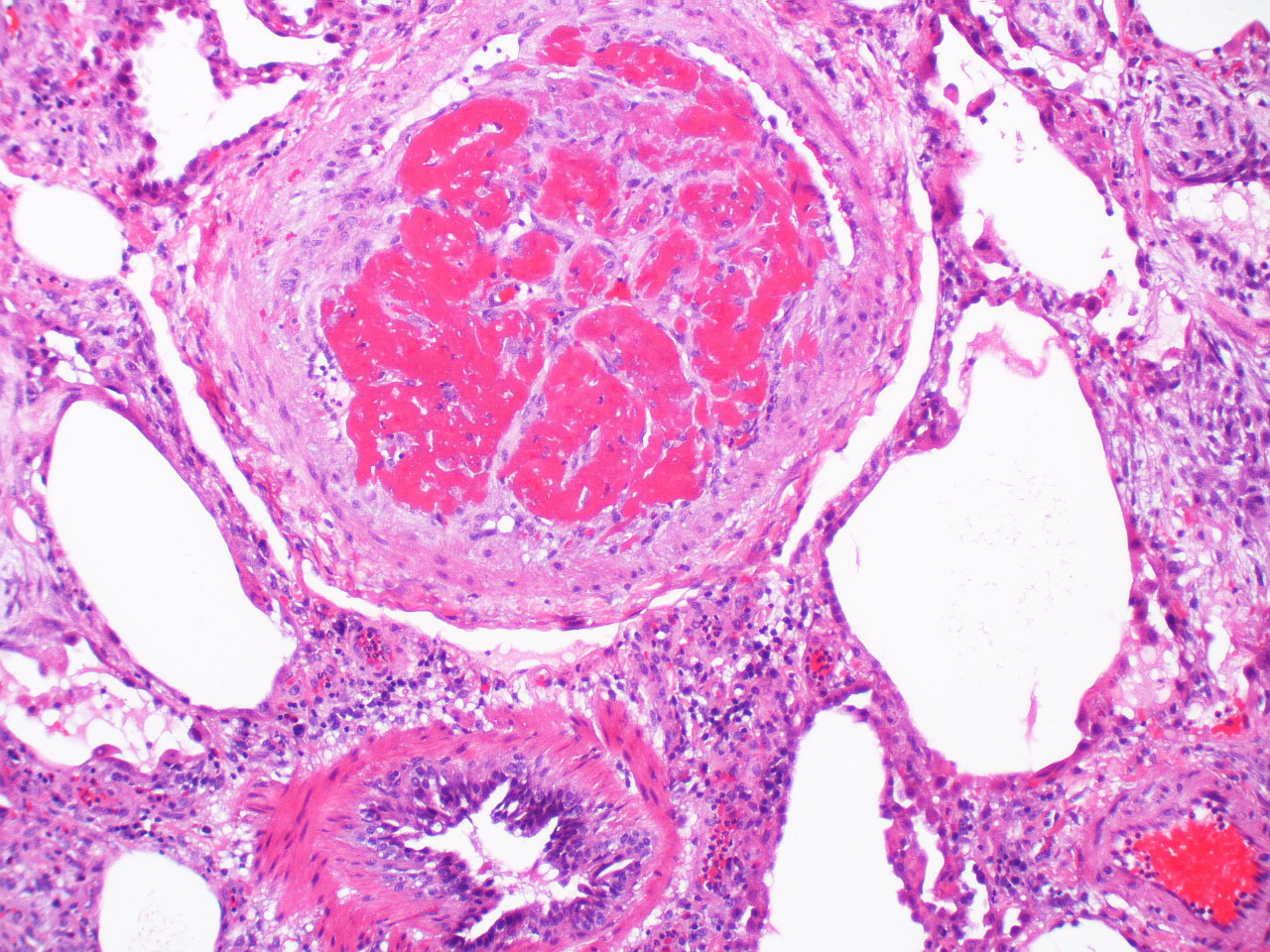
by Yale Rosen(画像:Creative Commons)
(2011/8/24、ためしてガッテン)
血栓ができる時の心臓の動きをよく観察すると、動きが悪くて鼓動が不規則・・・。
実はこれ、「心房細動」という不整脈の一種。この状態だと、心臓の中で血液がよどんで固まりやすくなるのです。
できあがった血栓を電子顕微鏡で観察すると、網目状の物質が赤血球や白血球など他の血液成分をからめ取っています。「フィブリン」という物質です。本来は傷ができたときに固まって止血する役割を持っています。フィブリンが網目状になって固まってしまうと、血栓ができるのです。
しかし、フィブリンが固まりやすくなるのは心房細動でよどむことだけが原因ではありません。もう一つ、重要な要素があります。それが「動脈硬化」。体中の血管が動脈硬化によって傷だらけになると、フィブリンはその傷を治そうとして固まりやすい状態になります。そして、そのフィブリンが心房細動によってよどみやすくなった心臓に戻ってきたとたん、巨大血栓を作ってしまうのです。
血栓ができるのは、フィブリンが固まってしまうことによってできているそうです。
フィブリンが固まりやすくなる理由は、2つ。
1.心房細動によって、血液が淀んで固まりやすくなる
通常心臓は規則的に一分間に60から100回拍動しますが、心房細動になると、心臓は不規則に300回以上拍動します。
<不整脈>飲酒量の増加で危険性高まるによれば、心房細動が起きると、心臓内の血がよどんで血のかたまり(血栓)ができやすくなり、それが脳の血管に詰まると重症の脳梗塞につながるそうです。
2.動脈硬化によって、血管が傷だらけになると、傷を治そうとして固まりやすくなる
→ 動脈硬化とは|動脈硬化の症状・原因・改善方法 について詳しくはこちら
■動脈硬化を予防する方法
血管の広がりやすさから動脈硬化になりやすいかを推定する検査を行ったところ、基準値を下回る人がいました。その方たちに動脈硬化予防に効果てきめんの「ある方法」を2週間続けてもらったところ、ほとんどの人が数値が基準値以上に改善したのです。
「ある方法」とはガッテン流スロージョギング。鼻歌が歌えるくらい楽なジョギングを一日30分、2週間続けてもらいました。
スロージョギングなどの有酸素運動をすると、血管の内側の内皮細胞が整列して血流が良くなります。すると、血管を広げる作用がある「NO(一酸化窒素)」という物質がより多く出るようになって広がりやすさがアップすると考えられています。血管が広がりやすくなれば、血圧が安定して血管を傷つけにくいので、動脈硬化になりにくいのです。
動脈硬化予防に良い方法とは、スロージョギングなどの有酸素運動。
有酸素運動をすると、血流が良くなり、血管が広がりやすくなるそうです。
血管が広がりやすくなり、血流が良くなることで、血管を傷つけにくくなり、動脈硬化を予防できるそうです。
→ 血圧を下げる方法(食べ物・サプリメント・運動) について詳しくはこちら
【関連記事】
【関連記事】
続きを読む 血栓の原因は心房細動や動脈硬化でフィブリンが固まってしまうことにあった!?|#ためしてガッテン(#NHK)