【目次】
- メタボ追跡指導を受けた人は医療費が2割安い!
- 保健指導やダイエット支援の効果を長期的に維持するためには定期的に指導することが必要!
- 新しい習慣作りには「きっかけ」と「報酬」が重要!
- 健康改善するとポイントがもらえる制度や健康な人の保険料が割引される保険が出てきている!
- まとめ
■メタボ追跡指導を受けた人は医療費が2割安い!
by Dylan(画像:Creative Commons)
(2018/1/7、毎日新聞)
追跡指導を受けた群の体重の減り方は受けていない群に比べて3倍程度大きかった。次に1人当たり医療費の年齢調整後の平均値は、13年度で指導群が未指導群より26%(3501円)少なかった。14年度も20.1%(4027円)、15年度も15.3%(3975円)少なかった。
全国健康保険協会(協会けんぽ、加入者約3700万人)によれば、2012年度の40歳以上向けの「メタボ健診(生活習慣病予防健診)」で、血糖値や血圧などの値が悪く、特定保健指導の対象とされた40~71歳の男性約26万人のうち、電話やメールで3か月以上の追跡指導を受けた人は、受けなかった人に比べて、医療費が2割安いことがわかったそうです。
■保健指導やダイエット支援の効果を長期的に維持するためには定期的に指導することが必要!
保健指導をすることによって脱メタボに成功したニュースや電話やオンライン診療によって治療効果が得られたというニュースについてこれまで取り上げてきました。
●保健指導で4人に1人が脱メタボに成功(2012/3/17)で紹介した厚生労働省による調査によれば、特定保健指導を受けた人の4人に1人が1年間で脱メタボに成功したそうです。
●糖尿病予備軍に電話で予防のアドバイスを続けることで発症率が4割下がる|国立病院機構京都医療センターで取り上げた国立病院機構京都医療センターによれば、糖尿病予備軍の人に電話で予防のアドバイスを続けることで、発症率が4割下がったそうです。
●オンライン診療と対面治療の組み合わせによる禁煙治療の治療継続効果は1.5倍にで取り上げたメドレーの川田裕美医師と自治医科大学 地域医療学センターの小谷和彦氏によって論文化が進められている臨床研究によれば、オンライン診療と対面診療を組み合わせた禁煙プログラムは、対面診療のみの治療と比べると治療継続効果が高いという結果が得られているそうです。
ただ、肥満の人への減量指導効果は2年で失われる!?|筑波大によれば、肥満した人に対して行なった半年のダイエット支援効果が2年たつと消滅してしまうことが追跡調査の結果わかったと発表しています。
つまり、保健指導やダイエット支援には効果があるものの、その効果を長期的に維持するためには定期的に指導することが必要だと考えられます。
■新しい習慣作りには「きっかけ」と「報酬」が重要!
新年(2018年)の目標を達成するにはどうしたらいいの?|新しい習慣作りには「きっかけ」と「報酬」が重要!|毎日の人の行動の40%がその場の決定ではなく習慣!では、新しい習慣作りには「きっかけ」と「報酬」が重要であると書きました。
「習慣の力」(著:チャールズ・デュヒッグ)によれば、
その後の無数の研究によって、きっかけと報酬そのものには新しい習慣を長続きさせる力はないとわかった。脳が報酬を期待するようになってはじめて、つまりエンドルフィンや達成感を求めるようになってはじめて、毎朝、ジョギングシューズのヒモを無意識のうちに結ぶようになるのだ。きっかけはルーチンを生み出すだけでなく、その先の報酬への欲求を生み出すものでなくてはならない。
なのだそうです。
 |
|
新品価格 |
![]()
「きっかけ」と「報酬」は新しい習慣を作るうえで欠かせないものですが、「きっかけ」と「報酬」そのものには新しい習慣を長続きさせる力はなく、「〇〇したい」「〇〇がほしい」というような明確な欲求が習慣のための原動力となるのです。
そのため、このプログラムにおいては、変わりたいという感情をいかに生み出すのか=「動機づけ」をいかに行うかがポイントになってくるのではないでしょうか?
■健康改善するとポイントがもらえる制度や健康な人の保険料が割引される保険が出てきている!
最近では、健康改善するとポイントがもらえる制度であったり、健康な人の保険料が割引される保険などができています。
メタボ改善を促す保健指導の成果に応じてポイントがもらえる!?その仕組みとは?(2015/4/13)では、メタボリックシンドロームの予防や改善のための生活習慣改善成果に応じたインセンティブとして「健康ポイント」を付与する成果連動型の保健指導サービスを紹介しました。
例えば、特定保健指導中の「体重および生活改善の記録回数」、前回の健診結果と特定保健指導後の健診結果の「体重減少率5%以上」を達成することで最大1万ポイント(1ポイント=1円)の健康ポイントを付与され、たまったポイントは7000点以上の商品から市場価格より安価に交換できるという仕組みです。
■まとめ
健康保険組合の4分の1超が2025年度に解散危機を迎える試算ー健保連|改善するために必要な2つのプランによれば、健康保険組合連合会(健保連)は、2025年度に団塊の世代が全て75歳以上となり、健保組合が高齢者医療に拠出するお金が急増するため、健康保険組合の4分の1超が解散危機を迎えるという試算を発表しました。
国民皆保険による医療、医師の半数「持続不能」|「#健康格差」を広げないために私たちができることで紹介した日本経済新聞社などが実施したアンケート調査によれば、医師の半数が国民皆保険による医療が「持続不能」と答えているそうです。
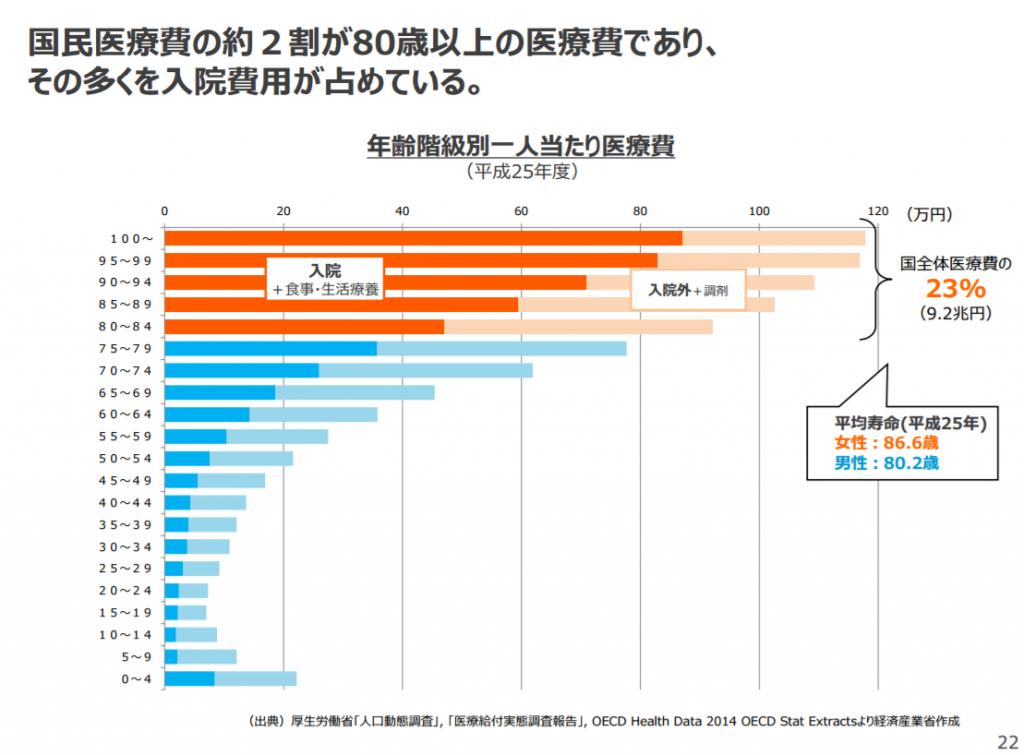
参考画像:不安な個人、立ちすくむ国家~モデル無き時代をどう前向きに生き抜くか~|経済産業省PDF
厚生労働省「人口動態調査」, 「医療給付実態調査報告」, OECD Health Data 2014 OECD Stat Extractsによれば、国全体医療費の23%(9.2兆円)が80歳以上の医療費であり、その多くを入院費用が占めているそうです。
つまり、高齢化は今後も進んでいき、医療費の増大が見込まれることから、健康保険組合の財政が悪化していく傾向は変わりないでしょう。
この状況を変えるためにも、大きく舵を切る必要があるのではないでしょうか?
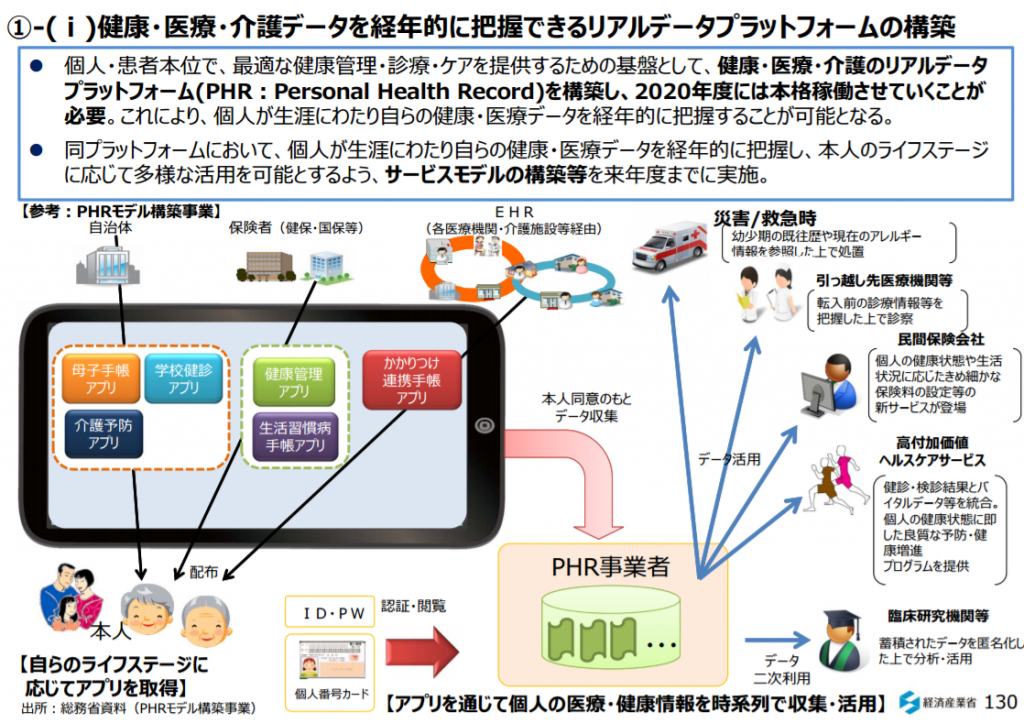
参考画像:「新産業構造ビジョン」(2017/5/29、経済産業省)|スクリーンショット
そこで考えたのが、健康・医療・介護のリアルデータプラットフォーム(PHR:Personal Health Record)を基盤として、銀行や保険会社、企業が行なっている健康改善するともらえるポイントや割引を共通化して、新たな仮想通貨・電子マネー「Health Coin」を作り、健康増進行動を促すためのインセンティブ(トークンを報酬として付与する)が与えられ、トークン(電子証票)を受け取った患者は医療などのヘルスケア関連の費用として支払うことができるというアイデアです。
健康であることが資産となることによって、モチベーションが高まり、健康的な良い生活習慣を維持することにつながると考えられます。
医療費を安くするためにも、1.国や地方自治体などの行政が電話やメールで3か月以上のメタボの追跡指導を行なうこと、2.個人個人が継続的に生活習慣を見直していきましょう!
【関連記事】
- MINTHEALTH|ブロックチェーン技術を活用した個人の健康記録プラットフォーム・健康増進行動を促すためのインセンティブ(トークン)
- 「データヘルス・ポータルサイト」に6773万人分の健康診断、医療費、生活習慣などのデータを統合|#東大
- 保険会社が導入している健康増進活動で付与されたポイントがデジタル通貨となれば、キャッシュレス社会に近づき、医療費が削減され、老後の資産形成に対する不安が減る!?
- 「健康ポイント制度」に医療費を抑制する効果があることが初めて実証される
- 保険とIOTを融合した健康増進サービスの開発に注目!|ウェアラブルデバイスをつけて毎日運動する人は生命保険・医療保険の保険料が安くなる!?
- なぜ #イオン や #ローソン は従業員が健康改善をするとポイントをもらえる制度を行なうの?その理由とは?|#健康経営
- 健康増進型保険「JAPAN VITALITY PROJECT」の目指すものとは?|住友生命・ソフトバンク・DISCOVERY
- 収入保障保険「家族のお守り」には喫煙状況や健康状態(BMI・血圧)などにより保険料が割安になる特約がある!|損保ジャパン日本興亜ひまわり生命
- 「スーパー割引定期保険」|健康な人ほど保険料が割引される死亡保険|メットライフ生命
- 「健康年齢連動型医療保険」|「健康年齢®」が低いほど保険料が安くなる!|健康年齢少額短期保険
- 契約時から健康年齢により保険料を決定する「ネオDE健康エール」|健康な人ほどお得な保険料で加入できる!|ネオファースト生命
- 健康状態や生活習慣改善の取組みを考慮した保険料が設計される「パーソナル保険」の時代に!|#INSURTECH(インシュアテック)
- 「ずっともっとサービス」に「健康サポートマイル」を導入|健康増進に取り組むとサンクスポイントが貯まる仕組み|日本生命保険相互会社
- 「あるく保険」|アプリで計測した健康増進活動に応じて保険料をキャッシュバックする業界初の商品|東京海上日動あんしん生命保険
- ネオファースト生命、過去1年間タバコを吸っていない方の保険料を割り引きをする非喫煙者割引特約を付けた終身医療保険を生保業界初めて適用
- タバコを吸わない人の保険料を割り引きする医療保険を発売|T&Dフィナンシャル生命
- 銀行が健康的な人には金利を上乗せする時代が来る!?健康が金利に反映されるアイデア|#ダボス会議2017 人生100年時代
- 健康ゴールド免許|定期検診などの予防医療を導入することで、病気による死亡リスクが減少し、医療費の削減にもつながる