by Chris Potter(画像:Creative Commons)
■2015年度の医療費は41.5兆円|高齢化や抗がん剤などの高額な新薬が増えている
(2016/9/13、日本経済新聞)
2015年度の医療費は昨年度に比べて3.8%増えて、41.5兆円となったそうです。
その理由としては、高齢化や抗がん剤などの高額な新薬が増えていることにあり、今後も医療費は増えていく予想がされているそうです。
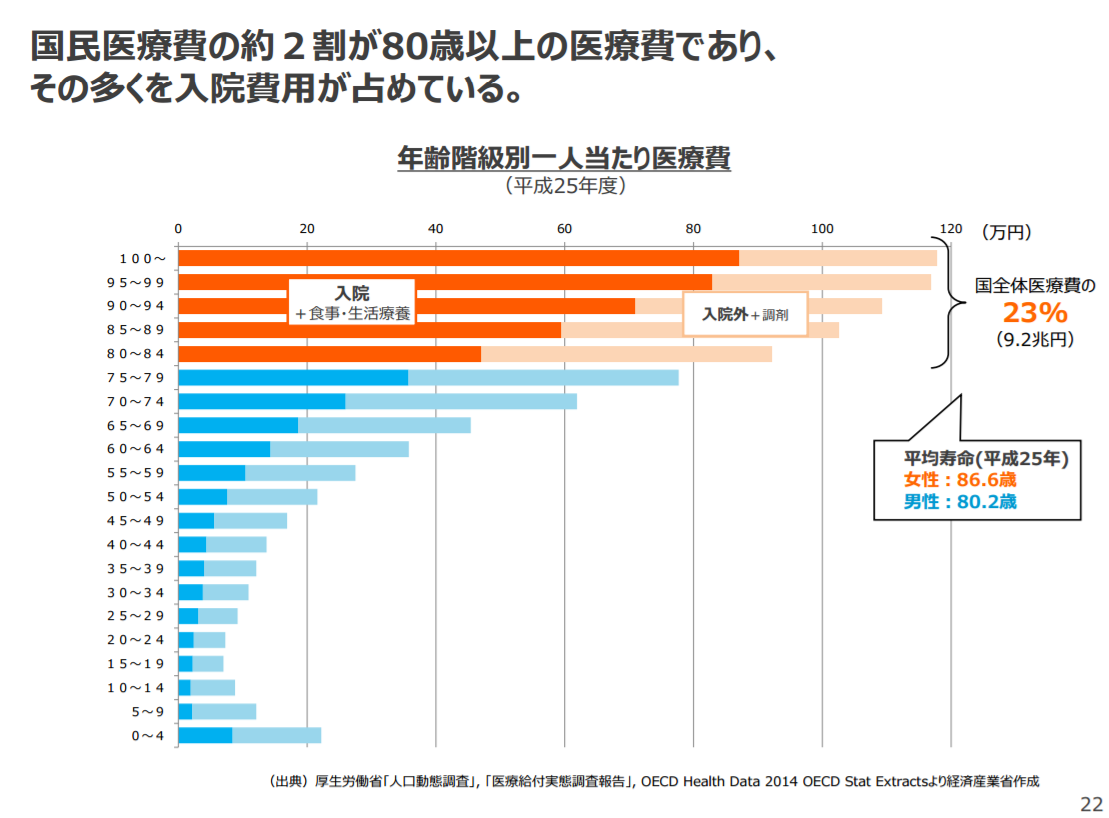
参考画像:不安な個人、立ちすくむ国家~モデル無き時代をどう前向きに生き抜くか~|経済産業省PDF
厚生労働省「人口動態調査」, 「医療給付実態調査報告」, OECD Health Data 2014 OECD Stat Extractsによれば、国全体医療費の23%(9.2兆円)が80歳以上の医療費であり、その多くを入院費用が占めているそうです。
(2016/9/14、読売新聞)
特に調剤は前年度から6800億円(9・4%)増と大幅に伸びており、厚労省は「C型肝炎の治療薬など高額薬剤の使用が増えたことが全体を押し上げた」と分析している。
医療費が増えている理由の一つに「薬の飲み忘れ問題」と「高齢者の薬のもらい過ぎ問題」が隠されているのではないでしょうか。
■薬の飲み忘れ問題
高齢者宅には年475億円分の残薬(飲み残し・飲み忘れの薬)がある!?|解決する4つの方法によれば、厚労省がまとめた75歳以上の患者の薬剤費から推計すると、残薬の年総額は475億円になるそうです。
糖尿病患者の治療継続は半数にとどまるによれば、糖尿病の合併症に不安を感じ、糖尿病の治療の重要性を認識していても、治療を継続できている人は半数なのだそうです。
【関連記事】
脳梗塞患者向けの薬の飲み忘れを知らせる「IoTピルケース」と専用アプリの開発へ|大塚製薬・NECによれば、脳梗塞の患者の場合、薬をうっかり飲み忘れたり、自己判断で止めたりすると、服薬率が半年で約5割まで下がる――という研究結果があり、服薬の継続が課題になっているそうです。
どんなに治療が大事だと認識していても、何らかの理由で治療が継続できないことがあることで、処方された薬を適切に服用できずに、その結果、症状が悪化して薬が増えてしまい、また、その薬を飲み残してしまい、症状が更に悪くなっていく悪循環に陥ってしまうこともあるようです。
【関連記事】
- アプリと薬剤ケースによる服薬忘れ防止システム「FLIXY」
- 薬を飲むタイミングを通知するボトルを開発するADHERETECH
- PILLPACKは人の習慣を活用して薬の飲み忘れを防ぐリマインダーアプリを開発中
- 服薬支援ロボ+介護健診ネットワークの連携で高齢者の服薬管理の改善が期待される
- 「薬の飲み忘れ」を根本から解決!複数の薬を異なる速度で自在に放出できるゲルの開発に成功|東京農工大学
■「高齢者の薬のもらい過ぎ問題」
なぜ高齢者の薬のもらい過ぎという問題が起きるのか?によれば、次のような理由で高齢者の薬のもらい過ぎという問題が起きています。
- 高齢者になると複数の病気にかかることが多い
- 複数の医療機関・複数の薬局にかかる
- 薬剤師は「お薬手帳」で患者がどんな薬を飲んでいるか把握するが、薬の重複がわかっても、薬の整理までは手が及ばない
- 医療機関に問い合わせてもすぐに返事がもらえず、患者を待たせないため、処方箋通りに薬を渡せばよいと考える薬剤師がまだ多い
- 薬の情報が、医師や薬剤師間で共有されていない
個人と服薬情報をかかりつけ医・かかりつけ薬剤師が見れるようにすることができれば、高齢者の薬のもらい過ぎ問題の解決につながり、服薬忘れの防止につながるのではないでしょうか。
【関連記事】
■予防医療・予防医学に取り組もう
医療費、初の40兆円超え|予防医療に力を入れて医療費を削減しようによれば、高齢化や医療技術の高度化を背景に、平成25年度の国民医療費は40兆610億円と、7年連続で過去最高を更新し、初めて40兆円を超え田とお伝えしましたが、今回のニュースによれば、2015年度の医療費は昨年度に比べて3.8%増えて、41.5兆円となったそうです。
がん検診といった予防医療・予防医学に取り組んでいくことは医療費の削減するためにも今後重要になっていくと考えられますし、また、QOL(生活の質)の向上といった間接的なコスト削減も期待できると考えられます。
【関連記事】
【参考リンク】
- ヘルスケア分野におけるソーシャルインパクトボンドの導入可能性について|PDF(経済産業省 商務情報政策局ヘルスケア産業課)
男性のがん、「大腸がん」が初の1位、「胃がん」を抜きによれば、男女別がんの部位別症例数は次のようになっています。
<男性>
- 大腸がん
- 胃がん
- 前立腺がん
- 肺がん
<女性>
- 乳がん
- 大腸がん
- 肺がん
- 胃がん
■大腸がん予防
1975年型食事が健康によい!?|世界一受けたい授業によれば、2000年代は脂質が多くなってくるのですが、肉を多く食べると大腸がんになるリスクが高いによれば、肉を多く食べる日本人は大腸がんになるリスクが高いことが、約8万人を対象にした約10年におよぶ国立がん研究センターの追跡調査でわかっています。
また、長時間イスに座っているのは、健康に良くないらしいで紹介したアメリカン・ジャーナル・オブ・エピデミオロジー誌に発表された研究によると、デスクワーク(長時間椅子に座ったままでの仕事など)は大腸がんのリスクを増加させる可能性があるそうです。
その他にも、糖尿病の人の大腸がんになるリスクは1.4倍、肝臓がんは1.97倍、すい臓がんは1.85倍も高いによれば、日本糖尿病学会と日本癌学会の合同委員会の報告では、糖尿病の人はそうでない人に比べて大腸がんになるリスクは1.4倍なのだそうです。
糖尿病の患者数の増加に伴い、大腸がんになる人も増えていると考えられないでしょうか。
→ 大腸がん について詳しくはこちら
→ 大腸がん危険度チェック について詳しくはこちら
■ピロリ菌除菌と胃がん検診で胃がん予防
胃がんの原因としては、最近の研究によって、ヘリコバクターピロリ(ピロリ菌)が大きく関わっているのではないかと考えられています。
胃がん検診、内視鏡検査の追加を提言 厚労省検討会によれば、胃の内視鏡検査は胃がんの死亡率を減らす効果が認められているそうです。
早期の胃がんには、自覚症状はほとんどありません。
40歳を越えたら、自覚症状はなくても、年に一回は胃の定期検査を受けましょう。
→ 胃がんの症状・原因・手術・食事 について詳しくはこちら
■肝臓がん予防のために「肝炎ウイルス」の検査
肝臓がんになるほとんどの原因はウイルス性肝炎から肝硬変になったものであるため、肝臓がんの予防するためには、肝硬変になる前に、肝炎を早期に発見し、治療を行うことが第一です。
→ 肝臓ガン について詳しくはこちら
■歯周病予防で生活習慣病予防
歯周病から糖尿病が悪化する?|そのメカニズムと歯周病予防のポイントによれば、歯周病菌の出す毒素が歯肉や歯を支える骨を侵す作用の研究が進むにつれて、これらの毒素は、全身をめぐって糖尿病や心臓血管系の疾患など生活習慣病にも影響を与えていることが明らかになってきています。
歯周病ケアをすることが生活習慣病予防につながります。
→ 歯周病の症状・歯周病とは・歯周病予防 について詳しくはこちら
■舌の汚れを清掃してがん予防
舌の汚れを清掃をすることがガン予防につながる!?によれば、舌の上に付く白い汚れ「舌苔(ぜったい)」の面積が大きいほど、呼気に含まれる発がん性物質アセトアルデヒドの濃度が高いことがわかったそうです。
■まとめ
今後医療費の増大が見込まれます。
そのためにも「薬の飲み忘れ問題」と「高齢者の薬のもらい過ぎ問題」を解決する必要があります。
服薬防止システム(いま注目のIotを利用して、アプリや薬剤ケース・ボトルを連動させて薬を飲むタイミングを通知するシステム)や自動的に薬を投与するインプラントなどのテクノロジーで解決するアプローチが考えられますし、また、個人の服薬情報をかかりつけ医・かかりつけ薬剤師が共有にすることができれば、薬の飲み忘れともらい過ぎの両方を解決することにつながるのではないでしょうか。
そして、この医療費増大の問題を解決するにあたって、「社会的インパクト投資(ソーシャルインパクトボンド、SIB)」という障がい者支援や低所得者(貧困)支援、難民、失業、引きこもりの人の就労支援などの社会問題の解決と収益の両立を目指す社会貢献型の投資を活用すればいいのではないでしょうか。
例えば、福岡県大川市の高齢者施設では、学習教材を使っての認知症予防への取り組みに社会的インパクト投資が使えるのかの実証実験として、高齢者100人が参加して、5か月間実験したそうです。
実験に参加した多くの高齢者の要介護度が下がり、公的介護費用が削減するという結果になったそうです。
予防医学に社会的インパクト投資が組み合わさると、良い結果が出るような予感がしますが、どうでしょうか。
【関連記事】