> 健康・美容チェック > 腎臓 > 腎臓の病気 > 腎臓が突然ダメになる 急増!沈黙の新現代病|#ためしてガッテン(#NHK)
2011年9月14日放送のためしてガッテンは「腎臓が突然ダメになる 急増!沈黙の新現代病」でした。
【目次】
- 腎臓が突然ダメになる 急増!沈黙の新現代病|ためしてガッテン(NHK)
- 腎臓の機能
- 人工透析にならないようにするには、検査で腎臓の状態を把握する
- タンパク尿検査の落とし穴
- クレアチニン検査―腎臓のろ過機能がどれくらい残っているかわかる
- 人工透析にならないようにするためのチャート表
■腎臓が突然ダメになる 急増!沈黙の新現代病|ためしてガッテン(NHK)
腎臓は、肝臓と同様、肝腎かなめといわれるほど大事な臓器ですが、大きな特徴として、自覚症状が出にくい臓器(沈黙の臓器とも呼ばれます)でもあります。
症状に気づいたときには、人工透析という透析治療を行わなくてならないということもあります。
また、腎臓病の原因は様々あり、最近では糖尿病など現代人を悩ます生活習慣病の合併症として発症することも多くなっています。
そのため、統計を取り始めてから、40年間、透析患者は一貫して増加傾向にあり、現在では全国で約30万人の人たちが透析療法を受けているのです。
腎臓病は糖尿病などの生活習慣病の合併症として発症することも多く、現在では、30万人の人が透析治療を行なっているそうです。
■腎臓の機能
腎臓機能の代表と言えば、老廃物などをろ過しておしっこを作ること。
腎臓の機能として最も大事なのが、体の中に溜まった老廃物などをろ過する機能です。
もし、腎臓機能が低下し、ろ過できなくなるとどうなるのでしょうか?
血液をいったん体の外に出し「人工腎臓」と呼ばれる機器でろ過をする人工透析が必要になります。
人工腎臓の中には、細い管が約1万本入っています。
その管1本1本の壁にはミクロの穴が無数に開いていて、分子の大きさで、老廃物と体に必要な糖やたんぱく質などを選り分けることができるのです。
腎臓でこのろ過を担当するのは「糸球体」と言う毛細血管の塊です。
糸球体は片方の腎臓に約100万個、両方で約200万個あると言われています。
※人工透析には機器で血液をろ過する「血液透析」と、自分の腹膜を利用する「腹膜透析」があります。
※また、透析以外に「腎臓移植」という選択肢もあります。
腎臓機能が働かなくなると、数日のうちに亡くなってしまうそうです。
そのためにも、腎臓機能が低下した人は、人工透析を行う必要があります。
■人工透析にならないようにするには、検査で腎臓の状態を把握する
●腎臓の状態を知るための検査
一つには、糸球体のろ過機能に異常があるかどうかを調べる「尿検査」。
これは、主に尿にたんぱくが混じっているかどうかを見る検査です。
尿に蛋白が混じっているということは、毒素や老廃物をろ過する糸球体がうまく機能していないということです。
糸球体がなぜうまく機能しなくなるのでしょうか?
悪い食生活などが続くと、血液中に「糖」や「脂肪」が増加。
すると、ろ過する穴を無理矢理通り抜けて穴を広げてしまいます。
広がった穴からは体に必要なたんぱく質なども漏れ出すのです。
悪い食生活によって、血液中に糖や脂肪が増加し、それによってろ過する穴を広げてしまうため、糸球体のろ過する機能がうまく働かなくなるそうです。
ただ、たんぱく尿検査にも落とし穴があるそうです。
■タンパク尿検査の落とし穴
と言うのも、糸球体でろ過をしている穴が糖や脂肪によって大きくなりすぎると、今度は血小板が集まってきて血管自体を塞いで通行止めにすることがあるんです。
こうなると、たんぱく質は漏れでなくなることがあります。
つまり、糸球体の働きが失われているのに尿検査では見つけることができないことがあるのです。
※糸球体が通行止めになるメカニズムとしては、血小板の作用による「血液凝固」以外にも、「動脈硬化」や糸球体炎による「炎症」の場合もあります。
ろ過する穴が大きくなりすぎると、血小板が血管自体を防いで通行止めにすることがあり、これにより、たんぱく質が漏れでなくなることがあるそうです。
そうすると、実際は腎臓の機能が低下しているにもかかわらず、タンパク尿検査では発見できないということもあるそうです。
■クレアチニン検査―腎臓のろ過機能がどれくらい残っているかわかる
尿を調べても腎臓機能低下の程度がわからないのだとしたら、どうすれば良いのでしょうか?
実は、腎臓のろ過機能がどれくらい残っているかがパーセンテージでわかるすごい検査があるんです。
その検査とは「クレアチニン検査」です。
クレアチニンとは、筋肉中のたんぱく質が代謝された時に発生する老廃物です。
腎臓機能が正常な時は、ろ過によって、ほぼすべて体外に捨てられています。
ところが、糸球体の通行止めが増えれば増えるほど、体内に残る量が増えます。
つまり、壊れたことで排せつされてしまうものではなく、壊れ具合で体内に残ってしまうものを調べることで機能低下の程度を知ることができるんです。
クレアチニン検査で腎臓のろ過機能がどれくらい残っているかわかるそうです。
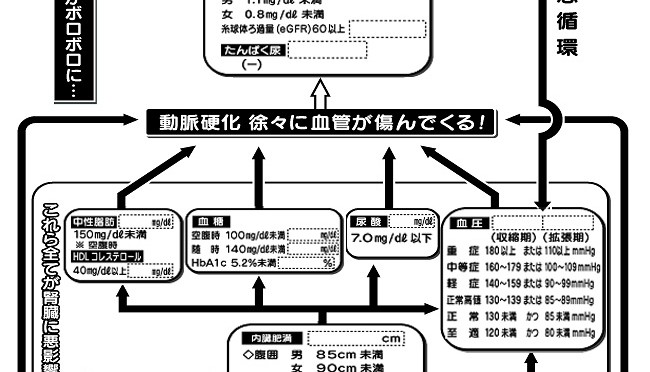
■人工透析にならないようにするためのチャート表
※空欄に健診結果を書き入れ、基準値を超えている項目は要注意!お近くの病院などでご相談ください。
→ 腎臓とは|腎臓の働き・機能・位置 について詳しくはこちら
【関連記事】
腎臓関連ワード
続きを読む 腎臓が突然ダメになる!急増!沈黙の新現代病|タンパク尿検査の落とし穴|クレアチニン検査|人工透析にならないようにするためのチャート表|#ためしてガッテン(#NHK)