【目次】
- ロコモ対策のための3世代別に区分された3分体操「ACTIVE5」を考案|立命館大学・順天堂大学
- ロコモティブシンドロームとは?
- 若い女性に「ロコモ」が急増している!
- ロコモティブシンドロームの予防
- まとめ
■ロコモ対策のための3世代別に区分された3分体操「ACTIVE5」を考案|立命館大学・順天堂大学

参考画像:【ロコモ予防運動】ACTIVE5 三世代シンクロバージョン アクティブ・フォー・オール拠点|YouTubeスクリーンショット
(2017/9/4、立命館大プレスリリース)
こうした社会課題を受け、このたび、COI「アクティブ・フォー・オール拠点」では、研究開発成果として子どもから大人、シニアといった3世代別に区分された3種類の3分エクササイズ「ACTIVE5」を考案しました。このエクササイズの振り付け動作は、運動生理学の知見から順天堂大学大学院スポーツ健康科学研究科(内藤久士研究科長)の町田修一先任准教授と、舞踊家であり、モダンバレエを基礎にした独自のダンス体操を指導している立命館R-GIRO客員研究員、増田晶子(シアーハッピネス代表)が担当いたしました。
立命館大学の伊坂忠夫と順天堂大学の木南英紀らの研究グループは、ロコモ対策のための、子どもから大人、シニアといった3世代別に区分された3種類の3分エクササイズ「ACTIVE5」を共同で考案しました。
【参考リンク】
■ロコモティブシンドロームとは?
ロコモティブシンドロームになると要介護のリスクが高くなる?ロコモの原因・予防のためのトレーニング方法によれば、ロコモティブシンドロームは日本整形外科学会が提唱した、骨や筋肉、関節など運動器の働きが衰え、生活の自立度が低くなり、要介護の状態や要介護となる危険の高い状態の概念のことをいいます。
ロコモティブシンドロームの原因は、加齢による筋力やバランス能力の低下によるものです。
老化のスピードが速い大腿筋を鍛える方法|大腿筋の老化のスピードは最も速いで紹介した石井直方さん(東京大学大学院筋生理学・トレーニング科学専門)によれば、筋肉量は30歳をピークに減少し始めるそうです。
なかでも大腿筋の老化は深刻で、30~70才までの40年間で、前側(大腿四頭筋)は2分の1、後ろ側(ハムストリングス)は3分の2にまで落ちることが実証されているそうです。
筋肉(とくに前側の筋肉)が衰えると、
- 椅子から立ち上がれない
- 転びそうになっても体を支えられない
- 骨は、筋肉を使えば使うほど刺激を受けて強化され、基本的に、太ももの筋量が多い人ほど骨の強度も高いそうなのですが、筋肉が衰え、活発に動けなくなると骨への刺激も減るため、転倒や歩行困難、最悪の場合は寝たきりになるおそれもある
になることが考えられます。
■若い女性に「ロコモ」が急増している!
若い女性に「ロコモ症候群」が急増 2つのテストで「ロコモ度」診断
(2017/5/16、AbemaTIMES)
丸の内で働く20代・30代女性352人にテストを実施した結果、30%の女性に移動機能障害がすでに始まっている傾向が見られ、さらに4%に「障害が進行中」という調査結果が出た。
ロコモティブシンドロームの原因には、加齢による筋力やバランス能力の低下が考えられるため、高齢者に注意してもらいたいものとしてこれまでに紹介してきましたが、今回の記事によれば、若い女性にも「ロコモティブシンドロームが急増しているそうです。
東京大学医学部付属病院整形外科・脊椎外科の山田恵子医師によれば、
ロコモが目に見えるような形になるのが50代~60代以降になるが、当たり前だが、50代~60代になってから急激に運動機能が低下するわけではなく、個人差が大きくなるのが50代~60代以降ということ。それまでは少しずつ運動機能が低下していく。例えばバランス機能は30代ぐらいから明らかに低下していくので、少しずつでも体を動かす習慣をつけたほうがいい
ということで、若い時から運動する習慣を持っていないと、徐々に運動機能が低下していき、それがロコモティブシンドロームにつながると考えられます。
■ロコモティブシンドロームの予防
ロコモティブシンドロームを予防するには、どうしたらよいのでしょうか。
ロコモティブシンドロームの考え方は、痛みに対する治療だけでは不十分で、筋力強化なども併せて運動の状態を向上させ、QOL(生活の質)を保つことを目指す。
それが、介護予防にもつながる。
痛みに対する治療だけでなく、日頃から筋力を強化することで運動の状態を維持していくことが、大事なようです。
毎日運動している人としていない人との間には体力に大きな差がある!?|2014年度体力・運動能力調査で紹介したスポーツ庁の2014年度体力・運動能力調査によれば、高齢者(65~79歳)で、ほとんど毎日運動している人と運動をしない人では、体力に大きな差があることがわかりました。
記事の中には、ロコモティブシンドロームの予防に取り組む目安の五項目が紹介されています。
日本整形外科学会は、予防に取り組む目安として五項目を紹介している。
片脚立ちで靴下がはけない
▽階段を上るのに手すりが必要
▽横断歩道を青信号で渡りきれない
▽十五分くらい続けて歩けない
▽家の中でつまずいたり滑ったりする-。
この5項目のうち、一つでも当てはまる人は、ロコモティブシンドロームを予防するロコモーショントレーニングを薦めているそうです。
効率よく筋力強化ができるのが目を開けての「片脚立ち」。
松井医長によると、片脚立ちは両脚立ちに比べ二・七五倍の負荷がかかり、一日三回、左右一分間の片脚立ちは、約五十三分間の歩行に相当するという。
支えが必要なら、机に手をついて行ってもよい。
「スクワット」はお尻を低く下ろせばより筋力が鍛えられるが、継続するには浅い角度の方が安全だ。
脚はかかとから三〇度くらい外側に開き、体重が脚の裏の中央にかかるように意識する。
現在の筋肉を維持しようという人がウォーキングだけをしても、筋肉は衰えていってしまいます。
筋肉を衰えさせないためにも、筋トレが必要。
ロコモティブシンドロームを予防するトレーニングとして紹介されているのは、「片脚立ち」と「スクワット」です。
■まとめ
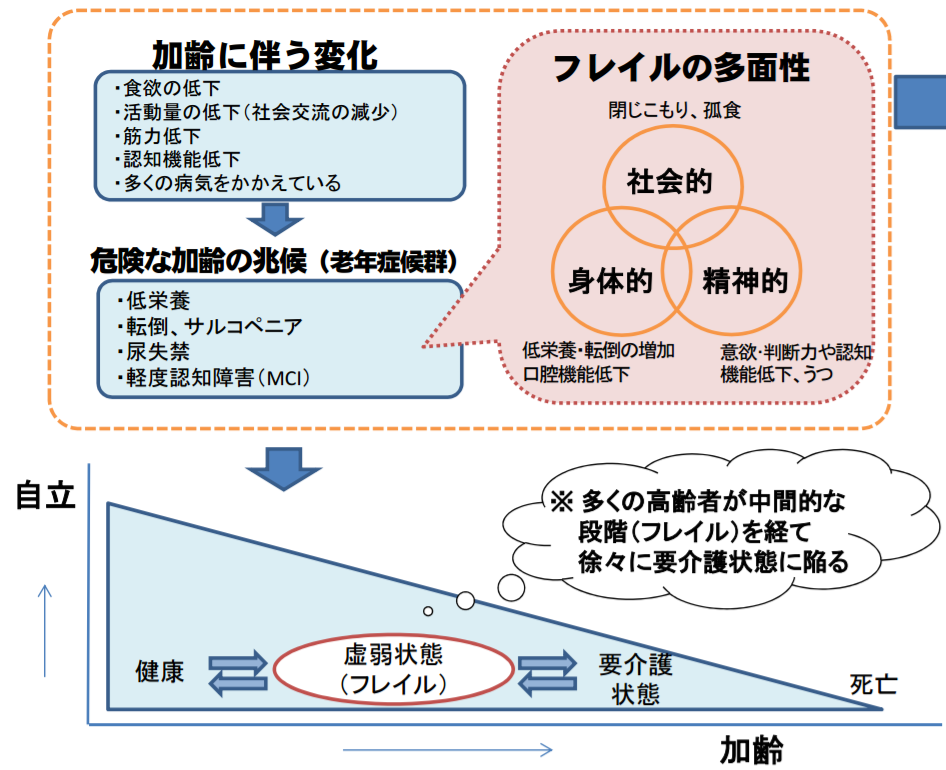
「フレイル(高齢者の虚弱)」の段階で対策を行ない、要介護状態の高齢者を減らそう!で紹介した厚生労働省によれば、多くの高齢者が中間的な段階(フレイル)を経て、徐々に要介護状態に陥るそうです。
高齢者は健康な状態から急に要介護状態になるわけではなく、食欲の低下や活動量の低下(社会交流の減少)、筋力低下、認知機能低下、多くの病気をかかえるといった加齢に伴う変化があり、低栄養、転倒、サルコペニア、尿失禁、軽度認知障害(MCI)といった危険な加齢の兆候(老年症候群)が現れ、要介護状態になると考えられます。
そこで、フレイルの段階で、適切な介入・支援を行なうことができれば、要介護状態に至らず、生活機能の維持・向上が期待できるというのが今注目されている考え方です。
フレイルの段階で、今回提案されているようなロコモティブシンドローム対策を行なうことで、要介護にならない人が増えるといいですね。
【関連記事】
続きを読む 【動画】ロコモ対策のための3世代別に区分された3分体操「ACTIVE5」のやり方|立命館大学・順天堂大学