■健康保険組合の4分の1超が2025年度に解散危機を迎える試算ー健保連|改善するために必要な2つのプラン
by Ken Teegardin (画像:Creative Commons)
健保、4分の1超が解散危機=25年度試算-健保連
(2017/9/25、時事通信)
健康保険組合連合会(健保連)は25日、大企業が社員向けに運営する健康保険組合の4分の1を超える380組合が、財政悪化で2025年度に解散危機を迎えるとの試算を発表した。
健康保険組合連合会(健保連)は、2025年度に団塊の世代が全て75歳以上となり、健保組合が高齢者医療に拠出するお金が急増するため、健康保険組合の4分の1超が解散危機を迎えるという試算を発表しました。
試算では、健保組合の平均保険料率は15年度の9.1%から25年度に11.8%に上昇。380組合の25年度推計保険料率は12.5%以上になり、中小企業の社員らが加入する「協会けんぽ」の保険料率を超える計算だ。
健保組合の保険料率が協会けんぽの保険料率を超えると、企業は健保組合を運営する必要がなくなるため、解散につながっていくそうです。
■まとめ 健康保険組合の財政悪化、高齢者医療費負担増で (2008/10/9)によれば、健康保険組合(健保組合)の中には、高齢者医療費の増加による負担増により、健保組合を解散したところも出ていて、例えば、西濃運輸健保組合は、高齢者医療への拠出金が増加したため、赤字となり、保険料率を引き上げる必要に迫られたため、解散し、保険料率の低い政管健保に移ることとなりました。
国民皆保険による医療、医師の半数「持続不能」|「#健康格差」を広げないために私たちができること で紹介した日本経済新聞社などが実施したアンケート調査によれば、医師の半数が国民皆保険による医療が「持続不能」と答えているそうです。
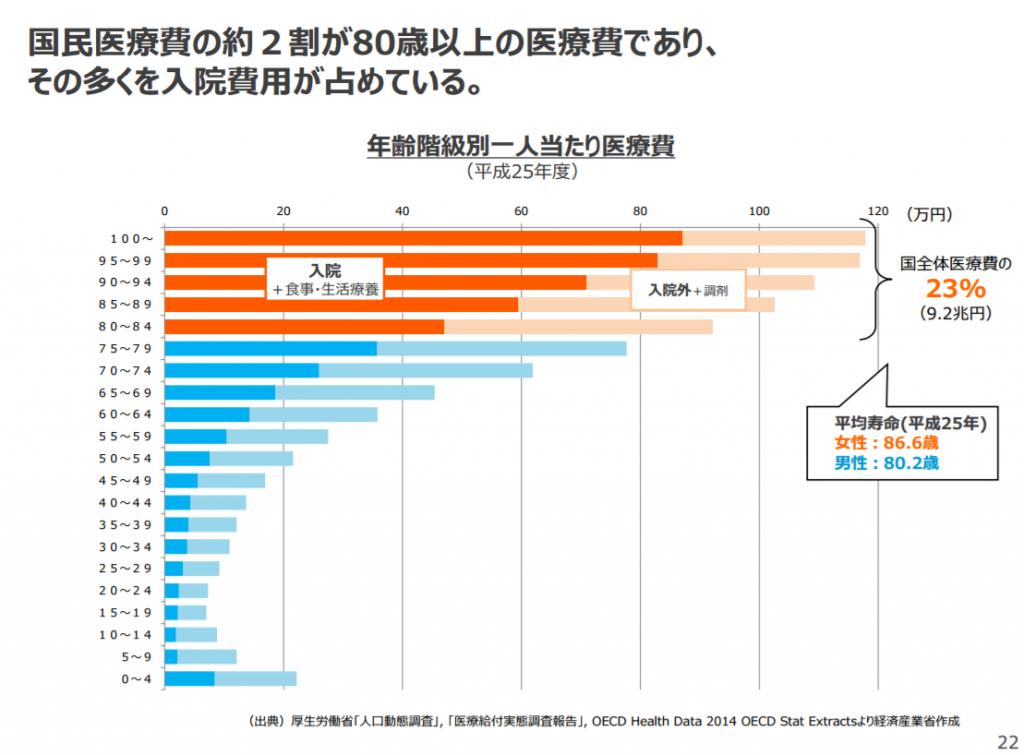
国民医療費の約2割が80歳以上の医療費であり、その多くを入院費用が占めている。(年齢階級別一人当たり医療費(平成25年度)) 参考画像:不安な個人、立ちすくむ国家~モデル無き時代をどう前向きに生き抜くか~ |経済産業省PDF
厚生労働省「人口動態調査」, 「医療給付実態調査報告」, OECD Health Data 2014 OECD Stat Extractsによれば、国全体医療費の23%(9.2兆円)が80歳以上の医療費であり、その多くを入院費用が占めているそうです。
つまり、高齢化は今後も進んでいき、医療費の増大が見込まれることから、健康保険組合の財政が悪化していく傾向は変わりないでしょう。
この状況を変えるためにも、大きく舵を切る必要があるのではないでしょうか?
そのプランとしては2つあり、1つは、現役世代は予防医療・予防医学・予測医療に変えていくということ、もう一つは、高齢者がフレイルの段階で、適切な介入・支援を行なうことです。
■予防医療・予防医学・予測医療に変えていく
「日本は予防型医療へのパラダイムシフトを」
(2017/9/13、日経デジタルヘルス)
2017年版の白書では、疾病の予防や早期発見、早期治療を柱とする「予防(志向)型医療」への転換の重要性を訴えた。これにより、国民の生産性向上と社会的コストの引き下げが可能になるとしている。
在日米国商工会議所(ACCJ:The American Chamber of Commerce in Japan)と欧州ビジネス協会(EBC:European Business Council in Japan)は、持続的な経済成長を促すことを目的に、健康寿命を延ばし病気による経済的負担を軽減するための政策を提言した「ACCJ-EBC医療政策白書2017年版」を共同で発表し、病気の予防や早期発見、早期治療を柱とする「予防型医療」への転換の重要性を訴えています。
例えば、がん検診といった予防医療・予防医学に取り組んでいくことは医療費の削減するためにも今後重要になっていくと考えられますし、また、QOL(生活の質)の向上といった間接的なコスト削減も期待できると考えられます。
積極的に計画・実行する人はがん・脳卒中・心筋梗塞の死亡リスクが低い|国立がん研究センター で紹介した国立がん研究センターによれば、日常的な出来事に対して、積極的に解決するための計画を立て、実行する「対処型」の行動をとる人は、そうでない人に比べて、がん で死亡するリスクが15%低く、また、脳卒中 リスクが15%低く、脳卒中 や心筋梗塞 などで死亡するリスクが26%低いという結果が出たそうです。
その理由としては、日常的な出来事に対して、積極的に解決するための計画を立て、実行する「対処型」の人は、がん検診や健康診断を受診するため、病気の早期発見につながり、病気による死亡リスクが低下して可能性があるようです。
つまり、定期検診などの予防医学・予防医療を導入するということは、病気による死亡リスクが減少し、医療費の削減にもつながるということです。
【関連記事】
■高齢者がフレイルの段階で、適切な介入・支援を行なう
「フレイル(高齢者の虚弱)」の段階で対策を行ない、要介護状態の高齢者を減らそう! で紹介した厚生労働省によれば、多くの高齢者が中間的な段階(フレイル)を経て、徐々に要介護状態に陥るそうです。
高齢者は健康な状態から急に要介護状態になるわけではなく、食欲の低下や活動量の低下(社会交流の減少)、筋力低下、認知機能低下、多くの病気をかかえるといった加齢に伴う変化があり、低栄養、転倒、サルコペニア、尿失禁、軽度認知障害(MCI)といった危険な加齢の兆候(老年症候群)が現れ、要介護状態になると考えられます。
そこで、フレイルの段階で、適切な介入・支援を行なうことができれば、要介護状態に至らず、生活機能の維持・向上が期待できるというのが今注目されている考え方です。
ただライフスタイルを自分一人で変えていくのは難しいものですので、イギリス食品基準庁が塩分を減らすように食品の塩分量の目標値を設定したことによって脳卒中や虚血性心疾患の死亡者数を8年間で4割減らすことに成功したように、また、東京都足立区の取り組みで足立区の1人当たりの野菜消費量は年間で5kg増えたように、アメリカでは鉄欠乏症を予防するためにも鉄分を加えた強化小麦粉を義務付けているように、普段のライフスタイルの中で自然と健康に良い取り組みに変わっているというのが良いのではないでしょうか?
●イギリス食品基準庁、食品に塩分量の目標値を設定
「所得」「地域」「雇用形態」「家族構成」の4つが「#健康格差」の要因|#NHKスペシャル によれば、イギリスでは脳卒中や虚血性心疾患の死亡者数を8年間で4割減らすことに成功したそうですが、その理由としては、イギリス食品基準庁が塩分を減らすように食品の塩分量の目標値を設定したことにあるそうです。
NHKスペシャルの低所得者の疾病リスクに迫った「健康格差特集」に反響の声
(2016/9/21、マイナビニュース)
2006年に85品目の食品に塩分量の目標値を設定し、メーカーに自主的達成を求めた。その理由は、主食であるパンが国民の最大の塩分摂取源となっていたためだが、メーカー側は売れ行き減を懸念。見かねた医学や栄養学などを専門とする科学者団体「CASH(塩と健康国民運動)」がメーカー側に徐々に塩分を下げるように提言した。
この提言に大手パンメーカーによる業界団体も納得し、7年でパンを20%も減塩。こういった取り組みの結果、国民1人当たりの塩分摂取量を15%減らすことにつながり、年間で2,000億円の医療費削減につながったと考えられている。
現在、日本人の一日の塩分摂取量として推奨されているのは、10g未満です。
ただし、高血圧患者ではさらに基準が厳しく、1日6g未満となっています。(日本高血圧学会の高血圧治療ガイドラインより)
減塩のための食事を自分で作るのは大変ですが、食品メーカーが減塩に取り組むことによって、全体的に塩分摂取量が減らすことができるというのは大変いい取り組みだと思います。
●糖尿病患者を減らした東京都足立区の事例
NHKスペシャルの低所得者の疾病リスクに迫った「健康格差特集」に反響の声
(2016/9/21、マイナビニュース)
まず実行したのは飲食店巡り。お客のお通しに野菜を提供するようにお願いし、肉のメニューと野菜のメニューを同時に頼まれても、必ず野菜から出してもらうように店側にお願いした。
その理由は血糖値の変化にある。野菜を炭水化物よりも先に摂取することにより、食物繊維が糖の吸収を遅らせて血糖値の変化量を約30%抑えられる。
東京都足立区の平均年収は23区で最も低い300万円台前半(港区の3分の1程度)で、健康寿命は23区の平均よりも2歳短く、糖尿病の治療件数が最も多いそうです。
そこで足立区は区民が「自然と」健康になるようにする対策として行なったのが、飲食店にはお客のお通しに野菜を提供すること、肉のメニューと野菜のメニューを同時に頼まれても、必ず野菜から出してもらうようにお願いをし、また、区立のすべての保育園で野菜を食べる日を設け、調理は子ども自身が担当することで、楽しみながら野菜を摂取してもらうようにしたそうです。
この取り組みによって、足立区の1人当たりの野菜消費量は年間で5kg増えたそうです。
●鉄欠乏症を予防するアメリカの事例
鉄分を強化した小麦粉で鉄欠乏症・貧血を予防している国がある!【#みんなの家庭の医学】
鉄欠乏症を予防するためにも、鉄分を加えた強化小麦粉を義務付けている国があり、アメリカもそのうちの一国。
番組で紹介したアメリカのシリアルの中にはFDA(アメリカ食品医薬品局)が推奨する一日の鉄分摂取量を100%満たすものがあるなど、ほとんどのシリアルに鉄分が豊富に含まれているそうです。
その他の食品も日本と比べると鉄分が多く含まれているそうです。
●鉄分不足による貧血を予防するカンボジアの事例
カンボジアではサプリメントとして鉄分を補給したり、強化小麦粉を義務付けるのではない別の方法によって、鉄欠乏性貧血が50%減少したそうです。
デザインとアイデアでカンボジアの人を貧血から救った鉄製の魚「LUCKY IRON FISH」 によれば、カンボジアでは鉄分不足による貧血によって極度の倦怠感やめまいで悩まされている人が多かったのですが、カンボジアの食生活は魚と米から成り立っていて、鉄分の摂取が不足していたそうです。
そこで、「Lucky Iron Fish」という鉄の塊を鍋に入れることにより、摂取する鉄分を増やすことができたそうです。
ある業界だけ、自治体だけが医療費の減少のために取り組むのではなく、社会全体で医療費の減少に取り組む時が来ていると思います。
『サードウェーブ 世界経済を変える「第三の波」が来る』(著:スティーブ・ケース)では、第三の波(あらゆるモノのインターネット)によって、あらゆるモノ・ヒト・場所が接続可能となり、従来の基幹産業を変革していく中で、企業や政府とのパートナーシップが重要になると書かれています。
第二の波では、インターネットとスマートフォンの急速な普及によってソーシャルメディアが激増し、盛況なアプリ経済が誕生した。その中でもっとも成功を収めたスナップチャットやツイッターのような企業は、小規模なエンジニアリング・チームからスタートして一夜にして有名になり、第一の波の特徴であったパートナーシップをまったく必要としなかった。しかし、こうしたモデルは現在がピークであり、新たな時代は第二の波とはまったく違う―そして最初の波とよく似た―ものになることを示す証拠が増えている
この第三の波には「インパクト投資」も含まれているそうです。
社会的インパクト投資(ソーシャルインパクトボンド)とヘルスケア分野(認知症・がん)の可能性|#サキドリ↑(NHK) によれば、「社会的インパクト投資(ソーシャルインパクトボンド、SIB)」とは、障がい者支援や低所得者(貧困)支援、難民、失業、引きこもりの人の就労支援などの社会問題の解決と収益の両立を目指す社会貢献型の投資のことです。
例えば、福岡県大川市の高齢者施設では、学習教材を使っての認知症 予防への取り組みに社会的インパクト投資が使えるのかの実証実験として、高齢者100人が参加して、5か月間実験したそうです。
実験に参加した多くの高齢者の要介護度が下がり、公的介護費用が削減するという結果になったそうです。
【参考リンク】
みんなが安心して過ごせる社会にするためにも、1.現役世代は予防医療・予防医学・予測医療に変えていくということ、2.高齢者がフレイルの段階で、適切な介入・支援を行なうこと、について考えてみてほしいです。
【関連記事】続きを読む 健康保険組合の4分の1超が2025年度に解散危機を迎える試算ー健保連|改善するために必要な2つのプラン →